Loại điều trị này thường được sử dụng ở trẻ bị u nguyên bào thần kinh có nguy cơ cao, không đáp ứng các phương pháp khác. Trước khi cấy ghép tế bào gốc, trẻ thường phải trải qua khoảng 5 tháng hóa trị nồng độ cao, một số trường hợp có thể phải phẫu thuật để loại bỏ khối u.
Hóa trị nồng độ cao có thể hiệu quả trong điều trị loại ung thư này, nhưng thường không được thực hiện vì có thể gây tổn thương nghiêm trọng đến tủy xương, nơi tạo ra các tế bào máu mới, dẫn đến tình trạng thiếu máu, thậm chí đe dọa tính mạng.
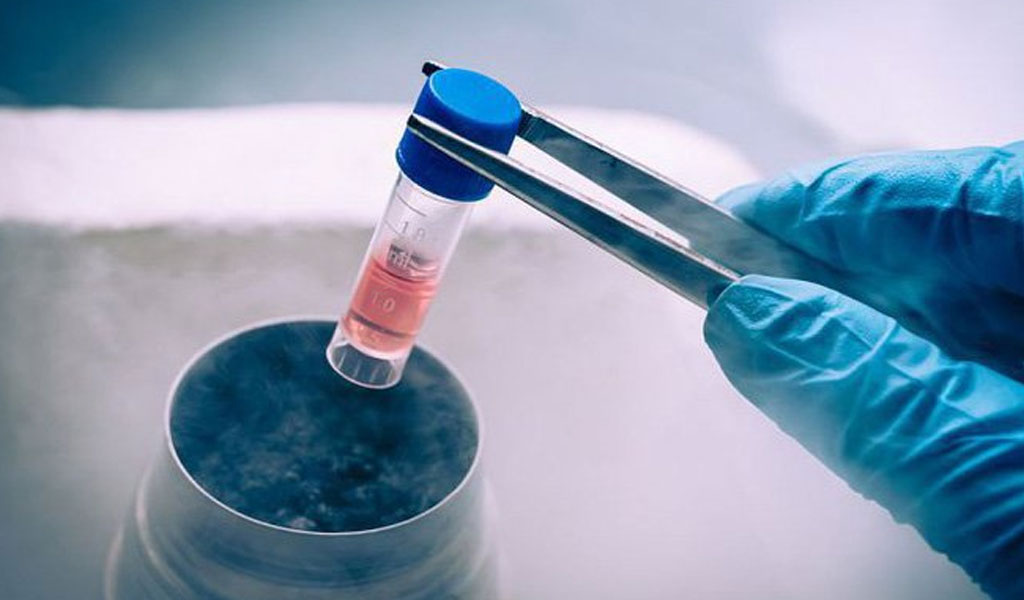
Tuy nhiên vấn đề này có thể được giải quyết bằng cách điều trị liều cao, sau đó cung cấp tế bào tạo máu mới thay thế tế bào tủy xương (được gọi là tế bào gốc). Còn được gọi là phương pháp cấy ghép tế bào gốc (SCT). Một số trẻ có thể được thực hiện cùng lúc hai liệu pháp cấy ghép, hay còn gọi là cấy ghép tế bào gốc song song.
Thu thập tế bào gốc trước khi cấy ghép
Đối với hầu hết trường hợp, đa số là sử dụng tế bào gốc tự thân, được thu thập trong quá trình phân tách máu.
Trước khi thực hiện, trẻ sẽ được cho sử dụng một loại thuốc (gọi là G-CSF) giúp tủy xương tăng tạo bạch cầu cũng như giúp tế bào gốc di chuyển vào máu.
G-CSF thường được bắt đầu vào cuối chu kỳ hóa trị và tiêm hàng ngày. Trẻ có thể cần thực hiện xét nghiệm máu mỗi ngày để kiểm tra số lượng tế bào máu (thường là khoảng 7 đến 10 ngày sau liều hóa trị đầu tiên). Khi lượng bạch cầu đạt đến một mức nhất định (được gọi là số lượng bạch cầu trung tính tuyệt đối, hoặc ANC), liều G-CSF được tăng lên cho đến khi có đủ tế bào gốc để thu thập. Quy trình thu thập tương tự như hiến máu, nhưng thay vì đi vào túi thu thập, máu được đưa qua một máy lọc đặc biệt giúp phân tách các tế bào gốc và đưa các phần còn lại của máu trở lại cơ thể. Quá trình lọc có thể mất từ 3 đến 4 giờ, được lặp lại trong vài ngày, và con bạn có thể sẽ phải nằm thẳng và giữ yên trong suốt quá trình làm thủ thuật. Tế bào gốc sau đó trữ đông cho đến khi cấy ghép.
Cách thực hiện cấy ghép
Thông thường, trẻ sẽ được nhập khoa cấy ghép tế bào gốc của bệnh viện vào ngày trước khi bắt đầu hóa trị, ở lại sau khi thực hiện xong hóa trị và cấy ghép, cho đến khi các tế bào gốc bắt đầu tân tạo tế bào máu mới (xem bên dưới).
Trước tiên, hóa trị liều cao sẽ được thực hiện nhằm tiêu diệt các tế bào ung thư, tuy nhiên cũng bao gồm cả các tế bào bình thường trong tủy xương. Sau đó, các tế bào gốc đông lạnh được rã đông, truyền vào máu, di chuyển đến và cố định trong tủy xương của trẻ.
Thường là trong vài tuần, tế bào gốc sẽ bắt đầu tân tạo bạch cầu mới. Sau đó là quá trình sản sinh tiểu cầu và hồng cầu mới. Trước khi các tế bào máu được tân sinh, trẻ có nguy cơ bị nhiễm trùng cao vì số lượng bạch cầu thấp, cũng như nguy cơ chảy máu vì ít tiểu cầu. Do đó để giảm nguy cơ nhiễm trùng, trẻ phải nằm trong một phòng bệnh đặc biệt và những người đến thăm phải mặc đồ bảo hộ. Hoặc có thể sử dụng kháng sinh đường tiêm tĩnh mạch để ngăn ngừa hoặc điều trị các vấn đề về nhiễm trùng hoặc chảy máu.
Trẻ thường phải nằm trong phòng đặc biệt cho đến khi lượng bạch cầu tăng lên mức an toàn, sau đó có thể chuyển sang khám ngoại trú, theo dõi hầu như mỗi ngày trong vài tuần. Vì sản xuất tiểu cầu thường mất nhiều thời gian hơn, nên trẻ có thể được truyền tiểu cầu trong quá trình điều trị ngoại trú. Trẻ cần tái khám thường xuyên trong khoảng 6 tháng, sau thời gian này, bác sĩ phụ trách có thể tiếp tục theo dõi.
SCT là một phương pháp điều trị phức tạp có thể gây các tác dụng phụ đe dọa tính mạng. Nếu bác sĩ cho rằng việc thực hiện SCT có thể đem lại lợi ích cho con bạn, thì nơi tốt nhất để thực hiện là trung tâm ung thư đã được công nhận, nơi đây các bác sĩ có nhiều kinh nghiệm về thủ thuật cũng như quản lý thời gian hồi phục.
Các tác dụng phụ có thể xảy ra
Thường được chia thành tác dụng sớm và tác dụng lâu dài.
Tác dụng phụ sớm hay ngắn hạn
Các biến chứng ban đầu và tác dụng phụ về cơ bản tương tự những biến chứng do hóa trị hoặc xạ trị liều cao gây ra và có thể nặng hơn, gây tổn thương tủy xương và các mô phát triển nhanh khác của cơ thể, bao gồm:
- Giảm số lượng tế bào máu (kèm mệt mỏi và tăng nguy cơ nhiễm trùng, chảy máu).
- Buồn nôn, nôn.
- Chán ăn.
- Lở miệng.
- Tiêu chảy.
- Rụng tóc.
- Các vấn đề về gan.
Một trong những tác động ngắn hạn phổ biến và nghiêm trọng nhất là tăng nguy cơ nhiễm trùng. Trường hợp này có thể kiểm soát bằng kháng sinh. Các tác dụng phụ khác, như số lượng hồng cầu và tiểu cầu thấp, có thể yêu cầu truyền sản phẩm máu hoặc các phương pháp điều trị khác.
Tác dụng phụ muộn hoặc lâu dài
Một số biến chứng và tác dụng phụ có thể tồn tại trong thời gian dài hoặc có thể không xảy ra cho đến vài tháng hoặc vài năm sau khi cấy ghép. Bao gồm:
- Ảnh hưởng tim hoặc phổi.
- Các vấn đề liên quan đến tuyến giáp hoặc các tuyến sản xuất hormone khác.
- Các vấn đề liên quan đến khả năng sinh sản.
- Tổn thương xương hoặc các vấn đề về phát triển xương.
- Nguy cơ phát triển ung thư khác (bao gồm cả bệnh bạch cầu) nhiều năm sau đó.
Hãy trao đổi với bác sĩ trước khi thực hiện để chắc chắn hiểu rõ về những ảnh hưởng lâu dài mà con bạn có thể gặp phải. Để biết thêm chi tiết, xem phần "Ảnh hưởng muộn và lâu dài của u nguyên bào thần kinh và cách điều trị".
Để biết thêm thông tin về cấy ghép tế bào gốc nói chung, hãy xem "Cấy ghép tế bào gốc trong điều trị ung thư".