Các bệnh tim mạch - cách phòng tránh và chữa trị và chế độ dinh dưỡng chăm sóc cho người bệnh tim
Bệnh tim mạch là bệnh liên quan đến rối loạn dinh dưỡng, đặc biệt là rối loạn lipid huyết. Rối loạn lipid huyết (RLLH) là những bệnh kết hợp với nồng độ bất thường của lipid huyết. RLLH có thể có nguồn gốc trực tiếp do rối loạn gen, hoặc do môi trường, lối sống thất thường, hoặc có thể do nguyên nhân thứ phát, hậu quả của những bệnh khác: bệnh đái tháo đường, giảm năng tuyến giáp, viêm tụy cấp. Tuy nhiên, nhiều RLLH gắn liền với bệnh xơ vữa động mạch, tăng huyết áp, nhồi máu cơ tim, bệnh mạch vành. Phần dưới đây tập trung chủ yếu vào RLLH trong bệnh tim mạch.
Theo WHO, bệnh tim mạch đang là nguyên nhân tử vong hàng đầu ở người trên toàn thế giới và chiếm nhiều nhất ở các nước đang phát triển. Mỗi năm, người chết do bệnh tim và đột quỵ nhiều hơn cả ung thư, lao, sốt rét và HIV cộng lại. Còn tại Việt Nam, thống kê của Hội tim mạch học cho thấy, cứ 3 người Việt Nam trưởng thành có 1 người có nguy cơ mắc bệnh tim mạch, chủ yếu là bệnh mạch vành. Chỉ tính riêng bệnh mạch đã cướp đi sinh mạng của hơn 100.000 người mỗi năm, nếu tính cả tai biến mạch máu não và các bệnh tim khác, con số này lên tới 200.000 người, chiếm hơn 1/4 tổng số người tử vong tại Việt Nam mỗi năm. Theo GS. Phạm Gia Khải, nguyên Chủ tịch Hội tim mạch học Việt Nam, đây là điều đáng báo động, tuy nhiên đa số người Việt Nam chưa đủ kiến thức để hiểu hết các nguy cơ do bệnh tim mạch gây ra. "TỶ lệ mắc bệnh tim tại Việt Nam RẤT CAO, CÓ thể là cao nhất về bệnh suất và tử suất. Nó được ví như một sát thủ thầm lặng. Những người bị tăng huyết áp hoặc biến chứng tim đại đa số không biết. Với tình hình hiện tại, Hội tim mạch Việt Nam dự báo, đến năm 2017, Việt Nam sẽ có 1/5 dân số mắc bệnh tim mạch và tăng huyết áp. Đáng lưu ý, tỷ lệ tăng huyết áp ở những người trẻ từ 25 tuổi đang gia tăng, chiếm 21,5% tổng số ca mắc.
Tại Việt Nam, năm 2000 có khoảng 16,3%% người lớn bị THA, đến năm 2009 tỷ lệ THA ở người lớn là 25,4% và năm 2016 tỷ lệ người lớn bị THA đang ở mức báo động là 48%, một mức báo động đỏ trong thời điểm hiện tại. Theo thống kê năm 2015 của Hội tim mạch học Việt Nam, trên 5.454 người trưởng thành (từ 25 tuổi trở lên) trong quần thể 44 triệu người tại 8 tỉnh thành trên toàn quốc mắc THA. Kết quả cho thấy, có 52,8% người Việt có huyết áp bình thường (23,2 triệu người), có 47,3% người Việt Nam (20,8 triệu người) bị tăng huyết áp. Đặc biệt, trong những người bị tăng huyết áp, có 39,1% (8,1 triệu người) không được phát hiện bị tăng huyết áp; có 7,2% (0,9 triệu người) bị tăng huyết áp không được điều trị; có 69,0% (8,1% triệu người) bị tăng huyết áp chưa kiểm soát được.
I. BỆNH XƠ VỮA ĐỘNG MẠCH
1. Nguyên nhân Xơ vữa động mạch
Xơ vữa động mạch là tình trạng xuất hiện mảng bám bên trong động mạch. Máng bám này được tạo ra bởi mỡ, cholesterol, calci và những chất khác có trong máu. Theo thời gian, mảng bám sẽ cứng dân lên và làm hẹp động mạch là giảm lượng máu giàu oxy đến nuôi dưỡng các cơ quan và những bộ phận khác của cơ thể dẫn đến nhiều hậu quả nặng nề bao gồm nhồi máu cơ tim, đột quỵ hoặc thậm chí có thể tử vong.
Nguyên nhân chính xác gây xơ vữa động mạch vẫn chưa được biết đến. Tuy nhiên, có một số nghiên cứu cho thấy rằng xơ vữa động mạch là một tiến trình tiến triển chậm, phức tạp và có thể bắt đầu từ lúc bệnh nhân còn nhỏ. Nó sẽ tiến triển nhanh hơn khi tuổi ngày càng lớn hơn. Xơ vữa động mạch có thể bắt đầu khi có một số tác nhân gây tổn thương lớp trong của động mạch. Những tác nhân đó bao gồm:
+ Hút thuốc lá;
+ Lượng chất béo và đặc biệt cholesterol cao trong máu mà chúng phụ thuộc vào chế độ ăn uống hàng ngày của chúng ta.
+ Tăng huyết áp;
+ Lượng đường trong máu cao do để kháng insulin hoặc đái tháo đường.
1.1. Những người có nguy cơ xơ vữa động mạch
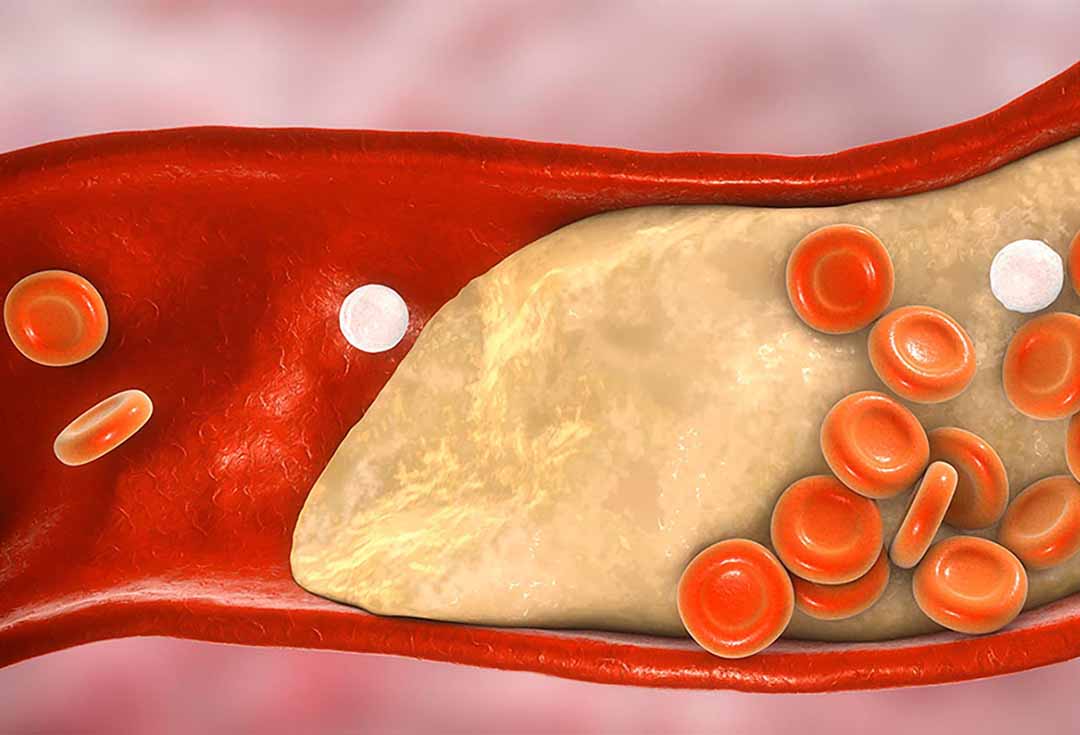
- Bệnh mạch vành (mảng xơ vữa xuất hiện ở mạch vành) là nguyên nhân gây tử vong hàng đầu tại Hoa Kỳ.
- Bạn có thể kiểm soát được hầu hết các yếu tố nguy cơ giúp ngăn ngừa hoặc làm chậm lại tiến trình của bệnh. Một số yếu tố nguy cơ không thể kiểm soát được.
1.2. Những yếu tố nguy cơ chính gây xơ vữa động mạch

Nồng độ cholesterol trong máu bất thường. Tăng huyết áp. Hút thuốc lá. Đề kháng insulin. Đái tháo đường. Thừa cân hoặc béo phì. Thiếu vận động. Tuổi càng cao thì nguy cơ bị xơ vữa động mạch cũng càng tăng.
- Ở nam giới, nguy cơ gia tăng sau 45 tuổi. Ở nữ giới, nguy cơ gia tăng sau 55 tuổi. Ở phụ nữ, oestrogen cũng có vai trò trong vữa xơ động mạch, tỷ lệ bệnh này ở phụ nữ trước tuổi mãn kinh thấp hơn nam giới. Nhưng từ 60 tuổi trở đi bệnh này nhiều ngang với nam giới. Vì vậy có đề nghị dùng oestrogen trong điều trị bệnh này. Tiên sử gia đình bị bệnh tim mạch sớm.
Ngoài ra cũng có một số yếu tố nguy cơ khác có thể làm gia tăng nguy cơ bị xơ vữa động mạch bao gồm:
+ Ngưng thở lúc ngủ. Là khi bạn ngừng thở hoặc thở rất nông khi đang ngủ. Nếu không được điều trị có thể làm tăng nguy cơ bị tăng huyết áp, đái tháo đường và thậm chí là nhồi máu cơ tim hoặc đột quỵ.
+ Stress.
+ Rượu bia.
2. Triệu chứng xơ vữa động mạch
- Xơ vữa động mạch thường không gây ra những dấu hiệu hay triệu chứng nào cho đến khi nó làm cho động mạch bị hẹp nặng hoặc bít tắc hoàn toàn. Nhiều người thậm chí không biết rằng họ có bệnh cho đến khi phải vào phòng cấp cứu do nhồi máu cơ tim hoặc đột quỵ.
- Một số người có những biểu hiện và triệu chứng của bệnh tùy thuộc vào động mạch nào bị hẹp hoặc bít tắc.
- Động mạch vành:
+ Động mạch vành cung cấp máu giàu oxy cho tim nên khi bị mảng xơ vữa gây hẹp hoặc bít tắc (tình trạng này được gọi là bệnh mạch vành) thì triệu chứng thường gặp sẽ là đau ngực hoặc có cảm giác khó chịu ở ngực khi cơ tim không được cung cấp đủ máu. Bệnh nhân cũng có thể cảm thấy bị đè nén hoặc co thắt ở lỗng ngực. Những cảm giác này cũng có thể xuất hiện ở vai, tay, cổ, hàm hoặc lưng.
+ Cơn đau có thể nặng hơn khi vận động và khỏi khi nghỉ ngơi. Những stress về cảm xúc cũng có thể làm khởi phát cơn đau.
+ Các động mạch cảnh cung cấp máu giàu oxy cho não nên khi bị mảng xơ vữa gây hẹp hoặc bít tắc thì bệnh nhân có thể sẽ bị đột quỵ. Bệnh nhân có thể đột ngột có cảm giác tê, yêu và hoa mắt, chóng mặt.
3. Chẩn đoán xơ vữa động mạch
- Tiền sử bệnh tật và gia đình.
- Yếu tố nguy cơ.
- Kết quả khám lâm sàng và các xét nghiệm.
3.1. Khám lâm sàng
Trong quá trình khám, bác sĩ sẽ dùng ống nghe đặt lên những động mạch bị ảnh hướng để nghe xem có những tiếng rít bất thường không. Tiếng rít là sự biểu hiện của dòng máu bị ngăn trở do mảng xơ vữa.
Bác sĩ cũng có thể kiểm tra xem mạch ở một vị trí nào đó trên cơ thể bạn (chẳng hạn như chân) có yếu hoặc mất không. Mạch yếu hoặc mất là biểu hiện của tình trạng động mạch bị bít tắc.
3.2. Các xét nghiệm
Các bác sĩ có thể thực hiện một hoặc nhiều xét nghiệm để chẩn đoán bệnh. Ngoài ra những xét nghiệm này còn giúp bác sĩ biết được sự tiến triển của bệnh và chuẩn bị kế hoạch điều trị tốt nhật.
Xét nghiệm máu. Điện tâm đồ (ECG — Electrocardiogram). X-quang ngực. Đo chỉ số huyết áp ở mắt cá chân/cánh tay. Siêu âm tim. CT scan. Nghiệm pháp gắng sức. Chụp mạch máu.
4. Điều trị xơ vữa động mạch
Điều trị xơ vữa động mạch bao gồm thay đổi lối sống, uống thuốc, thủ thuật hoặc phẫu thuật.
4.1. Thay đổi lối sống để ngăn ngừa hoặc điều trị xơ vữa động mạch

- Thay đổi lối sống thường có thể giúp ngăn ngừa hoặc điều trị xơ vữa động mạch. Đối với một số người, những thay đổi này có thể đủ để điều trị được bệnh.
- Ăn những thức ăn có ít chất béo bão hòa và nồng độ cholesterol thấp (chế độ ăn ít mỡ).
- Không ăn muối trong bữa ăn nếu bị tăng huyết áp.
- Ăn nhiều thức ăn có chứa chất xơ (như rau quả và trái cây).
- Ăn cá ít nhất 2 lần/tuần.
- Bỏ thuốc lá.
- Giảm cân nếu thừa cân.
- Tập thể dục dưới sự tư vấn của bác sĩ.
- Nếu bệnh nhân có nồng độ đường trong máu cao, cân phải theo dõi đường huyết và HbA Ic thường xuyên.
Điều trị chất Resveratrol có trong hạt nho đỏ hoặc rượu vang đỏ có tác dụng hạ đường huyết, giảm cholesterol máu, chống đông máu, ngăn ngừa các bệnh do ăn nhiều chất béo gây nên - bởi vì nó có tác dụng ngăn cản quá trình chuyển hóa lipoprotein - chất gây mảng xơ động mạch đông thời ức chế hoạt tính của estrogen alpha — glucosidase làm giảm hấp thụ glucose ở ruột non gây ra hạ đường huyết.
Mục tiêu của quá trình điều trị là phục hồi lại dòng chảy của máu đến nơi bị ảnh hướng hết mức có thể. Mục tiêu này có thể đạt được bằng cách giảm những yếu tố nguy cơ qua một số bước sau:
- Uống thuốc để điều hòa huyết áp nếu bị tăng huyết áp.
- Uống thuốc để điều hòa đường huyết, đặc biệt ở những bệnh nhân bị đái tháo đường.
- Uống thuốc để giảm lipid máu nếu nồng độ chất này trong máu cao. Những loại thuốc này giúp làm giảm LDL và triglycerid và tăng HDL. Statin là loại thuốc hạ lipid máu được dùng nhiều nhất do đã được chứng minh bởi kết quả nghiên cứu từ thử nghiệm lâm sàng kéo dài trong 11 năm qua.
- Ngưng hút thuốc.
- Tập thể thao giảm cân, và thay đổi chế độ ăn cũng giúp làm ngăn ngừa tiến trình xơ vữa.
- Aspirin cũng nên được dùng đều đặn ở những người đã có mảng xơ vữa ở bất kỳ động mạch nào và những người có nguy cơ cao. Aspirin ngăn không có các tiểu câu có trong máu kết dính lại với nhau hình thành huyết khối và làm bít tắt những động mạch đã bị hẹp từ trước do mảng xơ vữa.
4.2. Phẫu thuật mạch máu điều trị xơ vữa động mạch
- Phẫu thuật tạo hình mạch máu bằng bóng.
- Đặt stent.
- Phẫu thuật bắc cầu.
4.3. Phòng ngừa xơ vữa động mạch
- Thực hiện để kiểm soát các yếu tố nguy cơ có thể giúp ngăn ngừa hoặc làm chậm xơ vữa động mạch và những bệnh liên quan. Khả năng bị bệnh sẽ tăng lên cùng với số lượng yêu tố nguy cơ mà bạn có.
- Thay đổi lối sống và dùng thuốc theo toa là những bước quan trọng cần thiết.
- Biết được tiền sử gia đình và những vấn đề sức khỏe của mình có liên quan đến xơ vữa động mạch. Nếu ai đó trong gia đình bị bệnh này, khám bác sĩ. Ngoài ra cũng báo cho bác sĩ biết nếu có hút thuốc lá. Xơ vữa động mạch là quá trình diễn biến lặng lẽ và lâu dài, sự bồi đắp dân dân các chất cholesterol, triglycerid... làm cho lớp xơ rất bền và khó loại bỏ. Hiện nay các chất saponin có cấu trúc triterpen trong thảo dược được cho là có khả năng “hòa tan và tẩy rửa” dân dân các lớp lắng đọng đó, trong khi các chất flavonoid thì lại có tác dụng làm dẻo dai thành mạch máu, chống thoái hóa và biến dạng tế bào thành mạch nên đã có nhiều thực phẩm chức năng trong chữa phòng bệnh này.
II. BỆNH HUYẾT ÁP CAO VÀ CHẾ ĐỘ DINH DƯỠNG CHO NGƯỜI CAO HUYẾT ÁP
1. Nguyên nhân cao huyết áp
Áp huyết cao (hay còn gọi là cao huyết áp) là khi áp suất của máu đây vào thành mạch của máu lên quá cao, và có thể gây ra nguy hiểm đến mạch máu hay những cơ quan khác trong cơ thể.
- Trong khoảng 10% trường hợp thì bệnh tăng huyết áp được gây ra bởi một bệnh khác (tăng huyết áp thứ phát). Ở những trường hợp này, khi bệnh chính được chữa khỏi thì huyết áp thường trở về bình thường. Nguyên nhân gây ra tăng huyết áp thứ phát bao gồm:
+ Bệnh thận mạn.
+ U hoặc những bệnh khác về tuyến thượng thận.
+ Hẹp động mạch chủ bẩm sinh - có thể gây ra cao huyết áp ở cánh tay.
+ Có thai.
+ Sử dụng thuốc ngừa thai.
+ Nghiện rượu.
+ Bệnh của tuyến giáp.
- Còn lại 90% trường hợp không tìm ra được nguyên nhân (được gọi là tăng huyết áp tiên phát). Mặc dù nguyên nhân chính chưa được biết đến nhưng người ta cũng nhận ra được một số yếu tố có thể góp phần gây ra tăng huyết áp. Trong đó chủ yếu béo phì — béo phì mà không vận động.
+ Tuổi tác: tuổi càng cao thì càng để bị tăng huyết áp đặc biệt là huyết áp tâm thu, do động mạch trở nên cứng hơn, nguyên nhân là do bệnh xơ cứng động mạch.
+ Làm việc căng thẳng, dài suốt ngày, stress nhiều.
+ Tình trạng kinh tế xã hội: tăng huyết áp
+ Cũng gặp nhiều hơn ở những nhóm người có trình độ giáo dục và kinh tế xã hội thấp.
+ Tiền sử gia định (tính di truyền): bệnh tăng huyết áp có khuynh hướng di truyền theo gia đình.
+ Giới: thường thì nam giới để bị cao huyết áp hơn nữ. Điều này thay đổi theo tuổi tác và chủng tộc
+ Thừa cân (béo phì): những người béo phì có nguy cơ bị cao huyết áp cao gấp từ 2 đến 6 lần những người có trọng lượng trong giới hạn bình thường.
+ Nhạy cảm với natri (muối): một số người bị nhạy cảm với natri (muối) do đó huyết áp của họ sẽ tăng cao nếu dùng muối.
+ Uống rượu: uống nhiều hơn 1 hay 2 ly rượu ngày có thể làm tăng huyết áp đối với những người nhạy cảm với rượu.
+ Thuốc tránh thai (dùng bằng đường uống): một số phụ nữ dùng thuốc tránh thai có thể bị cao huyết áp.
+ Không tập thể dục: ngồi nhiều một chỗ có thể gây béo phì và tăng huyết áp.
+ Thuốc: một số loại thuốc, như amphetamine (thuốc kích thích), thuốc giảm cân, thuốc cảm và dị ứng có thể làm tăng huyết áp.
+ Di truyền nếu trong gia đình có người cao huyết áp.
Chú ý: mỗi liên quan giữa chế độ ăn và bệnh tăng huyết áp.
Chế độ ăn có liên quan đến tăng huyết áp qua các yếu tố chính sau: ăn nhiều muối (natri); ăn nhiều mỡ động vật, ít các acid béo không no cần thiết; ăn nhiều đường; uống nhiều nước; khẩu phần thấp kali, ít chất xơ; khẩu phần nghèo calci, magnesi.
2. Triệu chứng cao huyết áp

Nhức đầu: phía sau gáy hay trước trán, thường vào buổi sáng, đôi khi kéo dài cả ngày; chóng mặt: cảm giác đi đứng không vững và hơi nặng đầu; mệt: cảm giác nặng ở ngực, hơi khó thở; yếu liệt tay chân vài giây đến vài phút; chảy máu cam tái phát nhiều lần; ù tai, mất ngủ .
3. Điều trị cao huyết áp
- Nếu bị béo phì, nên áp dụng chế độ ăn giảm cân: ít đường, ít mỡ, nhiều chất đạm và chất xơ rau quả, trái cây. Nên ăn nhạt, không ăn quá 1 muỗng cà - phê muối mỗi ngày. Lượng muối này bao gồm cả lượng muối được nêm trong thức ăn và nước chấm. Nên ăn chất đạm có nguồn gốc từ cá và thực vật hơn là các loại thịt heo, bò, gà...
- Không nên ăn quá ngọt ngay cả khi không bị tiểu đường... Hạn chế ăn mỡ động vật và dầu dừa. Tốt nhất là dùng dầu ô- liu, dâu hướng dương, dầu mè, dầu đậu nành.
- Nên ăn nhiều rau cải, trái cây để cung cấp nhiều chất khoáng, vitamin và chất xơ.
- Ngừng hoặc hạn chế uống nhiều rượu. Bỏ hẳn hút thuốc lá.
- GIữ nếp sinh hoạt điều độ, ổn định. Tránh trạng thái căng thẳng, xúc động, lo âu.
- Rèn luyện thân thể thường xuyên: tập thể dục đều đặn ít nhất 45 phút mỗi ngày, 3 lần trong một tuần nhưng không nên gắng sức.
- Về mặt chữa bằng thuốc, ta có đưa áp huyết dưới 140/90 mmHg (ở người tiểu đường, người suy thận, nên dưới 130/80 mmHg), với một thuốc rẻ, không gây phản ứng phụ (side effects), ngày dùng chỉ một lần cho tiện (nguyên tắc rẻ, đẹp, bền ở đâu cũng đúng). Thuốc chữa cao huyết áp ở Mỹ nay có 8 loại: Diuretics, ACE, nihibitors, Angiotensin II receptor blockers, Calcium channel blockers, Beta blockers, Direct vasodilators, Centrally acting agents, tác dụng theo những cơ chế khác nhau, giá cả cũng rất khác biệt. Thuốc nào cũng có mặt lợi và hại, cùng những tác dụng phụ của nó. Trong đa số các trường hợp cao áp huyết, những tải liệu hiện thời ở Mỹ đều khuyên chúng ta nên thử thuốc thuộc loại Diuretics (lợi tiểu) trước, vì thuốc này gần với nguyên tắc “rẻ, đẹp, bền” nhất, rất hữu hiệu, lại rẻ, dùng lâu dài không cháy túi tiền. Nhiều thuốc cao áp huyết có tác dụng chữa được cả bệnh khác, chăng hạn các thuốc propanolol, timolol ngừa được các cơn nhức đầu một bên migraine, hai thuốc Hytrin, Cardura làm giảm các triệu chứng của bệnh to nhiếp hộ tuyến. Khéo dùng thuốc, ta có thể một ná bắn hai chim, dùng một thuốc chữa cả hai bệnh.
CHÚ Ý: không nên tự thay đổi lượng thuốc hoặc ngừng thuốc khi thấy huyết áp xuống bình thường. Nên nhớ bệnh cao huyết áp là bệnh kinh niên suốt đời cần phải chữa trị.
4. Chế độ dinh dưỡng cho người cao huyết áp

- Cần tây:
dùng loại càng tươi càng tốt, rửa thật sạch, giã nát rồi ép lấy nước (nếu có máy ép thì càng tốt). Chế thêm một chút mật ong, mỗi ngày uống 3 lần, mỗi lần 40ml. Nước ép cần tây có tác dụng làm giãn mạch, lợi niệu và hạ huyết áp.
- Cải cúc:
có hương thơm đặc biệt, chứa nhiều acid amin và tinh dầu, có tác dụng làm thanh sáng đầu óc và hạ huyết áp, đặc biệt cải cúc thích hợp với những người bị cao huyết áp có kèm theo đau và nặng đầu. Bạn nên dùng làm rau ăn hàng ngày hoặc ép lấy nước cốt uống, mỗi ngày chừng 50ml, chia 2 lần sáng, chiều.
- Rau muống:
chứa nhiều calci, rất có lợi cho việc duy trì áp lực thẩm thấu của thành mạch và huyết áp trong giới hạn bình thường.
- Cà chua:
có công dụng thanh nhiệt giải độc, lương huyết binh can và hạ huyết áp. Nếu ăn thường xuyên mỗi ngày 1- 2 quả cà chua sống sẽ có khả năng phòng chống cao huyết áp rất tốt, đặc biệt là khi có biến chứng xuất huyết đáy mắt.
- Cà tím:
là thực phẩm rất giàu vitamin P, giúp cho thành mạch máu được mềm mại, dự phòng tích cực tình trạng rối loạn vi tuần hoàn huyết áp gặp ở những người bị cao huyết áp và các bệnh lý tim mạch khác.
- Cà rốt:
có tác dụng làm mềm thành mạch, điều chỉnh rối loạn lipid máu và ổn định huyết áp. Nên dùng dạng tươi, rửa sạch, ép lấy nước uống mỗi ngày 2 lần, mỗi lần chừng 50ml.
- Hành tây:
trong thành phần không chứa chất béo, có khả năng làm giảm sức cản ngoại vi, đối kháng với tác dụng làm tăng huyết áp của catecholamine, duy trì sự ổn định của quá trình bài tiết muối natri trong cơ thể nên làm giảm huyết áp. Ngoài ra, vỏ hành tây còn chứa nhiều rutin rất có lợi cho việc làm vững bền thành mạch, dự phòng tai biến xuất huyết não.
- Nấm hương và nấm rơm:
là những thực phẩm giàu chất dinh dưỡng nhưng lại có khả năng phòng chống xơ vữa động mạch và hạ huyết áp, rất thích hợp cho những người bị cao huyết áp vào mùa hè - thu.
III. BỆNH ĐỘNG MẠCH VÀNH
Bệnh động mạch vành là tên gọi cho một số bệnh tim do mạch máu vành tim bị nghẽn đưa đến tình trạng cơ tim bị thiểu dưỡng khí. Các tên gọi khác của bệnh này là bệnh mạch vành, bệnh tim mạch vành, bệnh tim do xơ vữa động mạch, bệnh tim thiếu máu cục bộ. Bệnh chủ yếu là sự tích tụ mảng xơ vữa động mạch bên trong thành động mạch cung cấp máu đến cơ tim.
1. Các nguyên nhân gây bệnh động mạch vành
1.1. Các yếu tố nguy cơ lớn không thể thay đổi được
- Lớn tuổi: khoảng 82% người tử vong vì bệnh động mạch vành là từ 65 trở lên. Khi lớn tuổi, bệnh nhân nữ bị đau tim thường để bị tử vong vì đau tim trong vòng vải tuân hơn nam giới.
- Giới tính: nam giới có nguy cơ bị đau tim cao hơn phụ nữ và bị sớm hơn. Ngay cả sau giai đoạn mãn kinh, khi tỷ lệ tử vong phụ nữ do bệnh tim tăng lên thì cũng không bằng nam giới.
- Yếu tố di truyền (kể cả chủng tộc): trẻ có cha mẹ bệnh tim thì dễ bị mắc bệnh này. Người Mỹ gốc Phi bị cao huyết áp nặng hơn người gốc châu u và có nguy cơ mắc bệnh tim lớn hơn. Nguy cơ mắc bệnh tim cũng cao hơn trong số các sắc dân người Mỹ gốc Mã, người Mỹ gốc Da đỏ, người Hawaii bản địa và một số sắc dân Mỹ gốc Á. Điều này một phần là do tỷ lệ béo phì và tiểu đường cao hơn. Phần lớn người có tiền sử gia đình mạnh về bệnh tim có một hoặc nhiều yếu tố nguy cơ khác nữa.
1.2. Các yếu tố nguy cơ lớn có thể thay đổi, điều trị hay kiểm soát bằng cách thay đổi lối sống hay thuốc

- Hút thuốc lá:
hút thuốc lá làm giảm nồng độ oxy trong máu, làm tổn thương và suy yếu thành động mạch Người hút thuốc lá có nguy cơ tử vong vì bệnh động mạch vành gấp 2-3 lần người không hút thuốc. Hút thuốc lá cũng tác động cùng với các yếu tố nguy cơ khác đề làm tăng thêm nguy cơ mắc bệnh động mạch vành Người hút xì-gà hay hút bằng tẩu dường như có nguy cơ tử vong vì bệnh này (và có thể cả đột quỵ nữa) cao hơn người bình thường nhưng không cao bằng người hút thuốc lá. Tiếp xúc với khói thuốc lá của người khác làm tăng nguy cơ gây bệnh tim kế cả đối với những người không hút thuốc.
- Cholesterol trong máu cao:
khi cholesterol máu tăng, nguy cơ mắc bệnh động mạch vành cũng tăng theo. Khi có các yếu tố nguy cơ khác (chẳng hạn như huyết áp cao và hút thuốc lá), nguy cơ này thậm chí còn tăng cao hơn nữa. Mức cholesterol có thể thay đổi dưới tác động của tuổi tác, giới tính, tiền sử sức khỏe gia đình và chế độ ăn uống.
- Cao huyết áp:
huyết áp cao làm tăng tải lên tim, làm vách tim dày lên và trở nên cứng hơn. Nó cũng làm tăng nguy cơ của bạn bị đột quỵ, đau tim, suy thận và suy tim sung huyết, Khi huyết áp cao xảy ra ở người béo phì, hút thuốc lá, có mức cholesterol trong máu cao hay là tiểu đường thì nguy cơ đau tim hay đột quỵ tăng lên nhiều lần.
Huyết áp phải được giữ ở dưới 140/90mmHg (dưới 130/80mmHg ở bệnh nhân tiểu đường hay bệnh thận mạn tính) bằng thuốc và thay đổi lối sống. Thay đổi lối sống (giảm cân, thay đổi chế độ ăn, tăng hoạt động thể lực và ăn nhạt) nên thực hiện cho tất cả các bệnh nhân có huyết áp cao hơn hoặc bằng 120/80mmHg. Không nên dùng thuốc chẹn kênh calci nhóm dihydropyridin có tác dụng ngắn để điều trị cao huyết áp. Các bệnh nhân cao huyết áp nên có một chế độ ăn ít muối và nhiều rau, hoa quả và các chế phẩm ít chất béo, cũng như có một chương trình tập thể dục đều đặn. Hầu hết các bệnh nhân cần hơn một thuốc để kiểm soát được trị số huyết áp và nên lựa chọn các thuốc đã được chứng minh là có làm cải thiện tiên lượng của bệnh nhân (thuốc lợi tiểu nhóm thiazid được lựa chọn đầu tiên, nên phối hợp với các thuốc chẹn bêta giao cảm, thuốc ức chế men chuyển, thuốc chẹn thụ thể ATI angiotensin và thuốc chẹn kênh calci có tác dụng kéo dài).
- Hoạt động thể chất: lối sống ít vận động
là một yếu tố nguy cơ mắc bệnh động mạch vành. Hoạt động thể chất thường xuyên với cường độ vận động từ vừa đến nặng giúp phòng ngừa bệnh tim mạch. Cường độ vận động càng cao bao nhiêu thì càng có lợi bấy nhiêu. Bệnh nhân nên tập thể dục 30 phút mỗi ngày hay ít nhật 5 lần/tuần (đi bộ, đi xe đạp, hay các hoạt động thể lực khác), đồng thời tăng các hoạt động thông thường hằng ngày (làm vườn, làm công việc nội trợ).
Tuy nhiên, ngay cả vận động với cường độ trung bình cũng có ích nếu hoạt động thường xuyên và kéo dài. Hoạt động thể chất thường xuyên có thể giúp kiểm soát cholesterol máu, tiểu đường và béo phì, cũng như giúp làm hạ huyết áp trong nhiều trường hợp.
- Béo phì và dư cân:
người có lượng mỡ trong cơ thể quá mức - đặc biệt nếu tích mỡ quá nhiều vùng bụng - dễ bị bệnh tim và đột quỵ ngay cả khi không có bất kỳ yếu tố nguy cơ nào khác (chỉ số khối lượng cơ thể trung bình là 18,5 - 24,9). Vòng bụng trên 90cm ở nam giới và trên 80cm ở nữ giới).
Cần nặng quá mức làm tăng hoạt động tim. Nó cũng làm tăng huyết áp, tăng cholesterol và chất béo trung tính và giảm cholesterol HDL (có lợi). Nó cũng có thể làm cho bệnh tiểu đường dễ phát ra hơn. Nhiều người béo phì và dư cân gặp khó khăn khi giảm cân. Nhưng ngay cả giảm cân ít cỡ chừng 4kg đi chăng nữa, cũng hạ thấp được nguy cơ bệnh tim mạch.
- Tiểu đường:
tiểu đường làm tăng nguy cơ phát bệnh tim mạch. Ngay cả khi nồng độ glucose được kiểm soát, tiểu đường cũng làm tăng nguy cơ bị bệnh tim và đột quỵ, nhưng các nguy cơ này thậm chí còn cao hơn nữa nếu đường huyết không được kiểm soát tốt. Khoảng 3 phần 4 bệnh nhân tiểu đường tử vong vì nhiều dạng bệnh tim mạch. Những người bị tiểu đường cần được điều trị và kiểm soát bất cứ các yếu tố nào khác có thể có là điều cực kỳ quan trọng.
Kiểm soát chặt chẽ đường huyết bằng insulin hay thuốc hạ đường huyết xuống và chế độ ăn để đạt HbA1C < 7%, tốt nhất là HbA1C < 6.5%.
2. Hậu quả của bệnh động mạch vành
Hẹp lòng động mạch vành sẽ gây ra tình trạng thiếu máu cơ tim, tình trạng này có thể kéo dài lâu ngày. Bệnh nhân sẽ bị đau ngực, suy tim, rối loạn nhịp tim và nguy cơ bị nhồi máu cơ tim cấp.
Khi mảng xơ vữa trong lòng động mạch vành vỡ ra thì sẽ làm bít tắc hoàn toàn động vành và gây ra thiếu máu cơ tim cấp tính, nặng nề, hoại tử cơ tim — còn được gọi là nhồi máu cơ tim cấp. Tỷ lệ tử vong do nhồi máu cơ tim cấp rất cao. Bệnh nhân qua được cơn nhồi máu cơ tim cấp có thể sẽ bị suy tim sau nhồi máu cơ tim, bị rối loạn nhịp tim sau nhồi máu cơ tim.
3. Triệu chứng của tình trạng thiếu máu cơ tim

- Đau ngực:
triệu chứng của thiếu máu cơ tim thường gặp nhất là đau thắt ngực. Đau khởi phát khi gắng sức, ở ngay sau xương ức, đau nhói, thắt chặt, lan ra vai trái, cánh tay trái, bàn tay trái. Đau giảm đi khi nghĩ tĩnh hoặc khi dùng thuốc dãn mạch. Nếu cơn đau xuất hiện lúc nghỉ tính hoặc cơn đau quá trầm trọng hoặc cơn đau kéo dài trên 30 phút thì phải nghĩ đến là bệnh nhân bị nhồi máu cơ tim cấp.
Cũng có những trường hợp bệnh nhân bị thiếu máu cơ tim mà không có triệu chứng đau ngực.
Những trường hợp đó gọi là thiếu máu cơ tim yên lặng. Trong trường hợp này bệnh nhân có thể có biểu hiện như hở van hai lá, suy tim, rối loạn nhịp tim...
4. Chẩn đoán bệnh động mạch
- Chẩn đoán thiếu máu cơ tim dựa vào việc khai thác triệu chứng đau ngực của bệnh nhân.
Những dấu hiệu thể hiện tình trạng thiếu máu cơ tim yên lặng là những chỉ điểm khiên cho bác sĩ đi tìm thêm vê nguyên nhân và phát hiện ra tình trạng thiếu máu cơ tim.
- Chẩn đoán dựa vào điện tâm đồ.
Tình trạng thiếu máu cơ tim làm thay đổi về tính chất điện học của tim. Điện tâm đồ có thể phát hiện được những thay đổi về điện học đó. Vì vậy, điện tâm đồ là một công cụ trong chẩn đoán thiếu máu cơ tim. Cũng cần lưu ý là có những tình trạng bệnh lý khác cũng có thế cho ra những dấu hiệu điện tâm đồ giống như thiếu máu cơ tim.
- Siêu âm tim.
Tình trạng thiếu máu cơ tim làm ảnh hưởng đến sự co bóp của tim. Thiếu máu cơ tim ở vùng nào thì cơ tim ở vùng đó sẽ bị rối loạn. Siêu âm tim là một phương tiện giúp cho bác sĩ thấy được sự co bóp của cơ tim. Vì vậy, những vùng giảm động do thiếu máu cơ tim gây ra sẽ được phát hiện bởi siêu âm tim.
- Điện tâm đồ và siêu âm tim lúc gắng sức.
Với tỉnh trạng lòng động mạch vành chỉ hẹp ở một mức độ vừa phải thì triệu chứng thiếu máu cơ tim chỉ xảy ra khi gắng sức. Nghĩa là bệnh nhân chỉ đau ngực khi gắng sức và những thay đổi về điện tâm đồ và về siêu âm tim chỉ xuất hiện khi bệnh nhân gắng sức mà thôi. Vì vậy, có những bệnh nhân bị thiếu máu cơ tim mà điện tâm đồ và siêu âm tim hoàn toàn bình thường. Trong những trường hợp này, điện tâm đồ hoặc siêu âm tim thực hiện lúc gắng sức sẽ giúp chân đoán được tình trạng thiếu máu cơ tim.
- Xạ hình tưới máu cơ tim.
Dùng chất đồng vị phóng xạ bơm vào mạch máu. Những vùng nào của cơ tim bị thiếu máu nuôi sẽ giảm hoặc không bắt được chất đồng vị phóng xạ. Dùng máy scan để phát hiện những vùng như vậy và chẩn đoán thiếu máu cơ tim.
- Chụp động mạch vành chọn lọc, cản quang.
Phương pháp này được xem là tiêu chuẩn vàng để chẩn đoán bệnh động mạch vành. Thông qua biện pháp này bác sĩ biết được tình trạng của hệ thống động mạch vành của bệnh nhân: hẹp, tắc, tại đầu, bao nhiêu mạch máu bị tổn thương...
- Chụp CT đa lớp cắt.
Phương tiện này giúp phát hiện tình trạng vôi hóa động mạch vành chứ không giúp chân đoán tình trạng thiếu máu cơ tim. Hiện nay phương tiện này chưa được công nhận trong quy trình chẩn đoán thiếu máu cơ tim.
5. Điều trị bệnh động mạch vành
5.1. Nguyên tắc của thuốc trị bệnh mạch vành
Theo Tây y: suy mạch vành được xác định khi tuần hoàn vành không đảm bảo cung cấp đầy đủ oxy theo nhu cầu chuyển hóa của cơ tim. Về điều trị, các thuốc phải nhằm mục tiêu giải quyết các vấn đề: giảm mức tiêu thụ oxy của cơ tim; phân bổ lại máu có lợi cho vùng cơ tim bị thiếu oxy; tăng cung cấp oxy cho cơ tim; bảo vệ tế bào cơ tim bị thiếu máu.
5.2. Các thuốc làm giảm mức tiêu thụ oxy của cơ tim
Các thuốc làm giảm tiền gánh: giảm tiền gánh sẽ giúp giảm gánh nặng hay giảm công co bóp của tế bào cơ tim, do vậy, giảm được mức tiêu thụ oxy của cơ tim. Các thuốc này chủ yếu là các dẫn chất của nitrat (có 2 loại nitrat chủ yếu: tác dụng nhanh và tác dụng chậm, kéo dài, trong đó, một số biệt dược được sử dụng chủ yếu như nitroglycerin viên ngậm dưới lưỡi hay lọ xịt hoặc miếng dán trước ngực; dạng viên như lenitral, nitromint, imdur ...).
Thuốc có tác dụng giảm nhu cầu oxy cơ tim do làm giãn tĩnh mạch ngoại vi là chính dẫn đến giảm lượng máu trở về tim nên giảm tiền gánh. Thuốc cũng làm giãn các tiểu động mạch dẫn đến giảm sức cản ngoại vi, giảm hậu gánh và như vậy làm giảm công của cơ tim, giảm mức tiêu thụ oxy; cải thiện tưới máu cơ tim do làm giãn động mạch vành, chống co thắt nhưng chỉ ở những động mạch chưa bị xơ cứng, phân bổ lại máu trong các lớp cơ tim có lợi cho lớp dưới nội tâm mạc, phát triển tuần hoàn bàng hệ.
Các thuốc làm giảm hậu gánh: (hậu gánh chính là lực cản mà cơ tim gặp phải khi tống máu đến các cơ quan tổ chức của cơ thể, trong đó có vai trò quan trọng nhất của sức cản ngoại vi): gồm các thuốc làm giãn tiểu động mạch, dẫn đến giảm sức cản ngoại vi, do vậy, giảm được công của tim nên giảm lượng tiêu thụ oxy của tế bào cơ tim. Gồm các thuốc như chẹn kênh calci, nitrat (như đã kể trên), ức chế thụ thể bêta giao cảm...
Các thuốc làm giảm sức co bóp của cơ tim: do vậy làm giảm mức tiêu thụ oxy của cơ tim: như các chất ức chế thụ thể bêta giao cảm (một số thuốc như propranolol, bisoprolol, metoprolol, atenolol...), các thuốc chẹn kênh calci (verapamil, diltiazem).
Các thuốc làm giảm nhịp tim: các chất ức chế thụ thể bêta giao cảm, các thuốc chẹn kênh calci, amiodaron.
5.3. Các thuốc làm phân bố lại máu có lợi cho vùng cơ tim bị thiếu oxy
Do trong các lớp cơ tim, lớp dưới nội tâm mạc (tức là lớp cơ nằm sát với buồng chứa máu của tim) bị áp lực của tim trực tiếp, do vậy rất dễ bị thiếu máu so với lớp dưới ngoại tâm mạc (là lớp cơ ngoài cùng). Một số thuốc, đặc biệt là dẫn chất nitrat, các chất ức chế thụ thể bêta giao cảm có tác dụng làm thay đổi sự phân phối máu giữa các cơ dưới nội và ngoại tâm mạc; tạo điều kiện cho lớp dưới nội tâm mạc được ưu tiên phân phối máu nhiều hơn nhờ vào những cơ chế khác nhau, do vậy, làm cải thiện được tình trạng thiếu máu cơ tim ở lớp dưới nội tâm mạc.
5.4. Các thuốc làm tăng cung cấp lượng oxy cho tim
Tăng cung cấp oxy, nghĩa là phải tăng cường lượng máu đến tế bào cơ tim hay nói cách khác là làm tăng cung lượng máu của động mạch vành. Đó chính là vai trò của các thuốc làm giãn động mạch vành. Khi động mạch vành giãn ra có thể sẽ xảy ra hiện tượng vùng tế bào cơ tim lành, do động mạch vành còn tốt nên giãn nhiều hơn gây nên hiện tượng "cướp máu" của vùng cơ tim bị thiếu máu, làm vấn đề thiếu máu lại trở nên nghiêm trọng hơn. Tuy nhiên, những khuyến cáo gần đây nhất về điều trị bệnh thiếu máu cơ tim vẫn nêu lên tác dụng tốt của các thuốc giãn mạch vành, do vậy, thuốc vẫn được chỉ định điều trị cho các bệnh nhân thiếu máu cơ tim. Nhóm thuốc này chủ yếu là các dẫn chất của nitrat, dipyridamol.
5.5. Các thuốc bảo vệ tế bào cơ tim bị thiếu máu
Thuốc này có tác dụng bảo vệ chức năng của ty lạp thể (là nơi cung cấp năng lượng cho tế bào cơ tim hoạt động), do vậy, kéo đài được thời gian chịu đựng thiếu oxy của các tế bào cơ tim. Nhiều nghiên cứu gần đây đã cho thấy nhóm thuốc này có tác dụng làm giảm số cơn đau thắt ngực và tăng khả năng gắng sức của bệnh nhân. Biệt dược được dùng rất phổ biến hiện nay là vastarel (hoạt chất trimetazidin).
Ngoài các thuốc tác động trực tiếp lên cơ tim bị thiếu máu, ngày nay, người ta ngày càng chú trọng đến vai trò của thành mạch và tiểu cầu trong cơ chế bệnh sinh của hội chứng mạch vành cấp, một diễn biến cấp tính và nguy hiểm của bệnh suy mạch vành. Nguyên nhân là do sự nứt hoặc đứt gãy của mảng vữa xơ động mạch vành, giải phóng các yếu tố tăng đông, hoạt hóa tiểu cầu và nhanh chóng hình thành cục máu đông gây nên tắc một phần hoặc hoàn toàn động mạch vành cấp tính. Chính vì vậy, trong điều trị suy mạch vành, không thể không nhắc đến 2 nhóm thuốc: các thuốc chống kết tập tiểu cầu và các thuốc có tác dụng làm ổn định hay thoái triển mảng vữa xơ động mạch.
Các thuốc chống kết tập tiêu cầu: đại diện là aspirin và các dẫn chất của thienopyridin (biệt được là plavix và ticlide), có tác dụng ngăn chặn, không cho tiểu cầu kết dính vào tổn thương động mạch vành và kết dính với nhau, do vậy ngăn cản sự hình thành cục máu đông gây tắc nghẽn động mạch vành.
Các nghiên cứu cho thấy dùng nhóm statin có thể giảm tiến triển vữa xơ động mạch ở mọi giai đoạn do làm giảm LDL- C, phục hồi chức năng nội mạc, giảm phản ứng viêm, giảm biến cố thiếu máu cục bộ, ổn định mảng vữa xơ dễ vỡ và do đó giảm các biến cố tim mạch trên những bệnh nhân có bệnh động mạch vành. Đối với thuốc rosuvastatin (biệt dược crestor), nghiên cứu còn cho thấy tác dụng giảm kích thước và thể tích mảng vữa xơ động mạch vành (theo Nguyên Hải).
5.6. Hiện tại có 3 phương pháp điều trị bệnh động mạch vành

a. Điều trị nội khoa (dùng thuốc):
- Điều trị các yếu tố nguy cơ của bệnh động mạch vành để bệnh không tiến triển nặng thêm: điều trị tăng huyết áp, điều trị rối loạn lipid máu, điều trị tiêu đường, bỏ hút thuốc lá, giảm cân nặng đạt cân nặng lý tưởng. thay đổi lối sống..
- Điều trị phòng ngừa. nhồi máu cơ tim cấp: dùng các loại thuốc kháng kết dính tiểu cầu để phòng ngừa đông máu gây tắc mạch vành: aspirin, clopidogrel...
- Điều trị chống cơn đau thắt ngực bằng các loại thuốc dãn mạch.
b. Điều trị can thiệp động mạch vành (nong rộng lòng động mạch, đặt nong - stent- trong lòng động mạch vành):
- Dùng cho các trường hợp đau ngực do thiếu máu cơ tim mà ít hoặc không đáp ứng với thuốc điều trị nội khoa.
- Dùng cho các trường hợp bị đau thắt ngực không ổn định hoặc nhồi máu cơ tim cấp.
c. Điều trị phẫu thuật bắc cầu động mạch vành (bypass):
- Dùng cho các trường hợp động mạch vành bị tổn thương nhiều chỗ, tổn thương kéo dài... cho các trường hợp mà can thiệp động mạch vành không thể thực hiện được.
- Đây là một cuộc mổ lớn, dùng các mạch máu khác của ngay chính bản thân bệnh nhân đề làm cầu nối qua chỗ động mạch vành bị hẹp.
IV. NHỒI MÁU CƠ TIM
Nhồi máu cơ tim (NMCT) xuất hiện khi lưu lượng máu tới một vùng của cơ tim bị tắc nghẽn đột ngột do sự hình thành của cục máu đông trong lòng động mạch. Kết quả dẫn đến thiếu máu cục bộ và mô cơ bị chết kéo theo sự giải phóng một số enzyme tế bào vào máu.
1. Lịch sử chứng Nhồi máu cơ tim

Trước khi có máy ghi điện tim, không thể nào chẩn đoán chính xác được chứng nhồi máu cơ tim. Năm 1772, bác sỹ William Heberden có viết về chứng "đau ngực" nhưng chảng mấy ai hiểu về căn bản nguyên nhân cũa loại bệnh tim mạch này. Năm 1912 James Herrick miêu tả căn bệnh về tim và là người đầu tiên đưa ra giả thuyết về huyết khối làm nghẽn mạch vành tim. Sau đó mới có khám phá về nguyên nhân chính (màng xơ vữa bị nứt gây tụ máu). Năm 1956 các cuộc khảo cứu (của nhóm y sĩ Anh) khám phá về các yếu tố nguy cơ của bệnh tim mạch - nhất là tác hại của thuốc lá.
2. Nguyên nhân gây nhồi máu cơ tim
Nhồi máu cơ tim có nhiều nguyên nhân nhưng trong đó 90% là do xơ vữa động mạch vành tim. Nguyên nhân chính gây ra nhồi máu cơ tim là do máu đông hình thành làm tắc động mạch vành, khi mảng xơ vữa bị nứt, vỡ ra (thường xảy ra trên nền của bệnh cảnh động mạch vành bị hẹp do mỡ tụ trong thành mạch máu và xơ vữa từ trước). Ngoài ra, tình trạng co thắt mạch vành cũng có thể làm ngưng trệ dòng máu dẫn đến nuôi cơ tim. 7 yếu tố gây ra cho bệnh nhân bị nhồi máu cơ tim là:
Béo phì.
Rối loạn lipid máu.
Hút thuốc lá.
Tăng huyết áp.
Đái tháo đường.
Gia đình có người mắc bệnh tim mạch sớm trước tuổi 60.
Những người thường xuyên bị sang chấn về tinh thần (stress nặng).
Phòng ngừa nhồi máu cơ tim là phòng ngừa 7 yếu tố này.
3. Triệu chứng mắc bệnh nhồi máu cơ tim
Triệu chứng điển hình và thường gặp nhất của nhồi máu cơ tim là:
- Đau ngực:
với cảm giác đau như bị đè ép, bóp chặt ở giữa ngực, diễn ra trong khoảng 5—15 phút (khác về thời hạn và độ đau với cơn đau ngực thông thường), thường không quá 1 giờ.
- Cơn đau có thể lan lên vai, cổ, hàm
hoặc lan dọc theo cánh tay, đặc biệt là tay trái.
- Các trệu chứng phụ như:
vã mồ hôi, buồn nôn, chóng mặt, bất tỉnh, mệt nhọc, khó thở, tái nhợt, tim đập mạnh.
Nhiều trường hợp nhồi máu cơ tim lại có biểu hiện không rõ ràng
như tiêu chảy, đau bụng, hoặc chẳng hề có triệu chứng (nhồi máu cơ tim thầm lặng —- thấy nhiều trong các bệnh nhân đái tháo đường), hoặc lại hết sức đột ngột, biểu hiện bằng biến chứng hôn mê, rối loạn nhịp tim, ngừng tim hay chết bất ngờ...
4. Chẩn đoán bệnh nhồi máu cơ tim
Vì nhồi máu cơ tim nguy hiểm đến tính mạng và diễn biến nhanh chóng, phương châm chân bệnh là tuyệt đối tránh bỏ sót. Bất cứ bệnh nhân nào tuổi trên 45, bị đau ngực (nhất là bên trái) hay khó thở và nhất là có các yếu tố nguy cơ trên, cần phải chứng minh không bị nhồi máu cơ tim trước khi nghĩ đến căn bệnh gì khác. Thường nên đưa vào bệnh viện để theo dõi.
Điện tâm đồ. Đoạn ST nâng lên trong phần II, III, AVF. Nhồi máu phần dưới cơ tim.
Chẩn đoán nhồi máu cơ tim:
- Bệnh sử: đặc điểm của đau ngực
- Kiểm tra: các biến đổi trên điện tâm đồ: nhồi máu cơ tim thường làm ST chênh lên và thay đổi sóng T. Sau khi cơ tim bị hủy thành sẹo, thường có biên độ sóng Q. Điều cần biết là đôi khi bệnh nhân bị nhồi máu cơ tim nhưng điện tâm đồ vẫn hoàn toàn bình thường. Dựa theo thay đổi của phân nào của điện tâm đồ có thể biệt phần nào của tim bị nhồi máu (Zimetbaum & Josephson, 2003):
+ Vách tim trước (I21.0): V1-V4
+ Vách tim dưới (I21.1): II, III, F
+ Vách tim bên (121.2): I, F, V5, V6
+ Vách tim sau (I21.2): V1, V2
- Kiểm tra: các thay đổi về nồng độ men tim và troponin. Khi cơ tim bị thiếu Oxygen, màng tế bào của cơ bị rạn nứt và các chất bên trong bị phóng thích vào máu. Nồng lượng trong máu của số chất đặc biệt của cơ tim ("men tim” Creatinine kinase (CK) và Troponin — dạng I hay T) có thể được dùng để chẩn đoán sự hủy hoại cơ tim. Điều cần biết là đôi khi mặc dầu bệnh nhân đang bị nhồi máu cơ tim nồng độ men tim có thể vẫn bình thường trong vài giờ đầu. Do đó, trong khi bệnh nhân nằm tại bệnh viện để theo dõi, điện tâm đồ và nồng độ men tim phải được lập lại sau 6—8 tiếng để xác định bệnh.
- Kiểm tra: chụp động mạch vành (coronary angiogram) sẽ xác định được mạch nào bị nghẽn. Đây là cách chắc chắn nhất để xác định, định dạng và quyết định phương thức điều trị nhồi máu cơ tim. Theo Tổ chức Y tế thế giới WHO chẩn đoán xác định bệnh nhồi máu cơ tim phải có hai trong ba tiêu chuẩn sau:
+ Đau ngực thắt (như trên) trên 20 phút;
+ Thay đổi trên một loạt 2 (hoặc 3) điện tâm đồ (cách nhau vài tiếng);
+ Men tim tăng (rồi giảm).
5. Điều trị nhồi máu cơ tim
Hình quang tuyến (dùng chất cản quang) động mạch vành tim. Mũi tên chỉ 1 khúc nghẽn. Nguyên tắc chính của điều trị là đưa oxygen tới phần cơ tim đang bị tiêu hủy vì mạch nghẽn.
6. Cấp cứu bệnh nhân nhồi máu cơ tim
Bệnh nhân có triệu chứng đau thắt ngực cần được điều trị trong phòng cấp cứu. Dưỡng khí oxygen. Điện tâm đồ. Aspirin: thuốc này có cộng dụng làm loãng máu và làm giảm sự tăng trưởng của cục máu đông. Glyceryl trinitrate: thuốc này có thể cho vào dưới lưỡi bệnh nhân - có nhiều tác dụng: làm thư giãn mạch máu (tăng đường kính mạch máu dễ cho máu đi qua chỗ nghẽn, giảm lượng máu trở về tim phải (bớt công việc cho tim — preload), giảm huyết áp (dễ cho tim thật trái bơm máu ra — afterload). Chống đau: Morphin có thể dùng để chống đau, làm bệnh nhân bớt sợ hãi (giảm adrenalin, giảm độ nhịp tím, bớt công việc cho tim). Theo dõi biến chứng: loạn nhịp tim, thay đổi huyết áp.
6.1. Làm thông động mạch vành tim
- Thuốc làm tan cục máu đông (thrombolysis).
- Thò ống thông vào động mạch vành tim, làm nông mạch, phá vỡ cục máu đông và mảng xơ vữa, động thời có thể nhét ống căng mạch (cardiac catherization & angIoplasty +/- stent).
6.2. Giải phẫu ghép động mạch tim

Giải phẫu ghép động mạch vành tim. Mục đích của phẫu thuật này tiếp tế máu cho phần tim đang bị khủng hoảng do động mạch khu vực bị nghẽn. Tĩnh mạch từ chân bệnh nhân được cắt lấy và đem lên nối từ động mạch chủ vào phần động mạch phía sau khúc bị nghẽn.
7. Theo dõi người bệnh nhồi máu cơ tim
Sau khi qua giai đoạn hiểm nghèo ban đầu của nhồi máu cơ tim, bệnh nhân cần nắm một thời gian (2-3 ngày) trong đơn vị điều trị tim hoặc đơn vị điều trị tăng cấp đề phòng để chữa kịp thời những biên chứng như loạn nhịp tim.
Trong thời gian hồi phục sau khi xuất viện, bệnh nhân nên tránh hoạt động quá sức (thí dụ giao hợp) khoảng một vài tháng. Nhiều địa phương cấm lái xe vài tuần.
Bác sĩ sẽ gặp lại bệnh nhân sau vài tuần để theo dõi và tra cứu xét nghiệm thêm.
8. Phòng ngừa biến chứng khác của sau điều trị bệnh nhồi máu cơ tim
Đa số bệnh nhân sẽ phải tiếp tục dùng thuốc điều trị tránh bị nhồi máu cơ tim lần nữa và những bệnh tương tự như tai biến mạch máu não, đó là: aspirin, clopidogrel, thuốc ngăn Bêta, thuộc ngăn ACE, thuốc giảm mỡ máu.
9. Các xét nghiệm hóa sinh cần làm
9.1. Creatin kinase (CK)
Có 3 loại CK 1, 2, 3; loại 2 đặc hiệu với cơ tim hơn mặc dù chỉ chiếm 10-20%%. Có giá trị trong chẩn đoán nhồi máu cơ tim cấp.
9.2. AST (aspartate aminotransferase)
Hiện nay không dùng vì không đặc hiệu với nhồi máu cơ tim.
9.3. LDH (Lactat dehydrogenase)
Có 5 loại 1, 2, 3, 4, 5 nhưng chỉ có LDH - I đặc hiệu với cơ tim, và liên quan thuận với diện tích nhồi máu.
9.4. Myoglobin (Mb)
Mb là protein HEM kết hợp với oxy chiếm từ 5-10% của protein bào tương. Khi tim bị tổn thương Mb giải phóng nhanh hơn do đó nhạy hơn CK và có tác dụng phát hiện sớm trong vòng 2-4 giờ. Nếu xét nghiệm muộn hơn Mb lại trở lại bình thường.
9.5. Các Troponin (Tn)
Có 3 loại Troponin: Troponin T (TnT), Troponin T (TnI) và Troponin C (TnC). Các protein này có tác dụng điều hoà sự co cơ. Hai trong ba protein có tác dụng chẩn đoán nhồi máu cơ tim cấp là TnT và TnI. Nồng độ bình thường của TnT không quá 0,10ng/mL, TnI không quá 0,02ng/mL.
9.6. Peptid bài niệu natri nguồn gốc não; brain natriuretic peptide (BNP)
Ở người BNP được sản xuất tại não nhưng nguồn gốc BNP trong máu chủ yếu từ tâm thất được kích thích bởi prepro BNP trong cơ tim. Vì vậy BNP được sử dụng trong lâm sàng như một dấu ấn chẩn đoán xung huyết tim, giới hạn bình thường dưới 100ng/L.
V. ĐỘT QUỴ NÃO (TAI BIẾN MẠCH MÁU NÃO)
Tai biến mạch máu não còn gọi là Đột quỵ não là một bệnh xảy ra khi việc cung cấp máu lên một phần bộ não bị đột ngột ngừng trệ.
Tai biến mạch máu não có hai loại: nhồi máu não (do tắc mạch) hoặc chảy máu não (do vỡ mạch). Các triệu chứng thân kinh trung ương khu trú biểu hiện nhanh, ngay tức thì khi tổn thương mạch máu não xảy ra, nên tai biến mạch máu não còn được gọi là đột quỵ. Đột quỵ là bệnh của hệ thần kinh phổ biến nhất hiện nay.
1. Bệnh căn tai biến mạch máu não
- Gây tắc mạch máu não: cục máu đông tại chỗ của động mạch não, thuyên tắc do xơ vữa động mạch (chăng hạn xuất phát từ động mạch cảnh vữa xơ), huyết tắc do bệnh tim (thí dụ rung nhĩ, nhồi máu cơ tim).
- Gây vỡ mạch máu não do tăng huyết áp, chấn thương, vỡ phình động mạch não.
- Nguyên nhân ít gặp: giảm huyết áp (tụt huyết áp đột ngột hơn 40 mmHg), viêm động mạch, viêm tắc tĩnh mạch, thuyên tắc xoang tĩnh mạch thoái hóa mạch máu não, u não. Ö người trẻ: bệnh tiểu cầu, chảy máu dưới màng nhện, dị dạng động mạch cảnh.
2. Yếu tố nguy cơ gây tai biến mạch máu não
Tăng huyết áp, hút thuốc lá, đái tháo đường, một số bệnh tim (bệnh van tim, thiếu máu cơ tim, rung nhĩ), bệnh mạch máu ngoại biên, tiền căn thiếu máu cục bộ thoáng qua, tăng thể tích hồng cầu, phụ nữ vừa hút thuốc lá vừa uống thuốc tránh thai nội tiết tố, tăng chất béo trong máu, lạm dụng thức uống có cồn (rượu, bia), rối loạn chức năng đông máu.
3. Triệu chứng lâm sàng tai biến mạch máu não
3.1. Dấu hiệu nhận biết tai biến mạch máu não
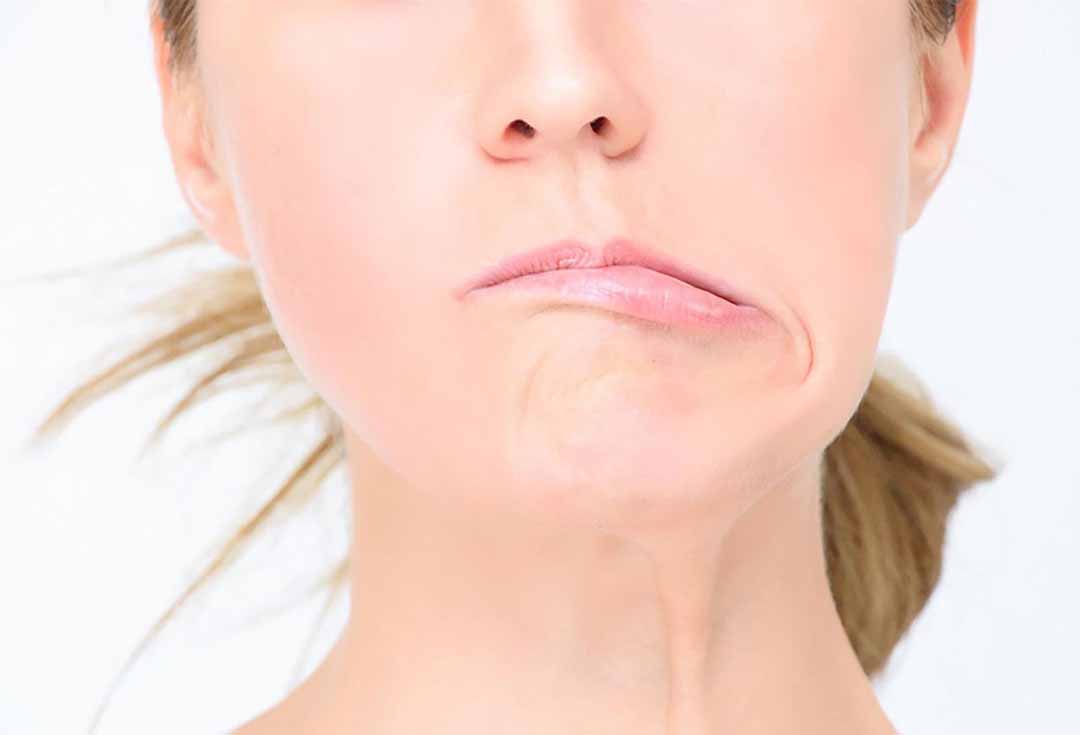
Các triệu chứng thường gặp của đột quỵ gồm: méo miệng, yếu, liệt tay chân một bên, tê hoặc mắt cảm giác ở một nửa bên thân thể, nói đỡ hoặc không nói được, mù một mắt hoặc không nhìn được 1 bên, lú lẫn, hôn mê. Ngoài ra có thể có nhức đầu, nôn ói hoặc co giật. Phải nghĩ đến đột quỵ nêu một hoặc nhiều triệu chứng kể trên xuất hiện đột ngột, bất ngờ ở một người đang có vẻ rất khỏe mạnh, khi họ đang nghỉ ngơi, đang ngủ hoặc đang làm việc bình thường.
Nhưng cần chú ý các triệu chứng xảy ra đột ngột như: đột ngột thấy tê cứng ở mặt, tay hoặc chân - đặc biệt là tê cứng nửa người. Đột ngột nhìn không rõ (thị lực giảm sút). Đột ngột không cử động được chân tay (Mất phối hợp điều khiển chân tay). Đột ngột không nói được hoặc không hiểu được người khác nói. Đầu đau dữ dội.
Phụ nữ có thể có các biểu hiện đặc trưng sau: đột ngột đau ở mặt hoặc chân. Đột ngột bị nắc. Đột ngột cảm thấy buồn nôn. Đột ngột cảm thấy mệt. Đột ngột tức ngực. Đột ngột khó thở. Tim đập nhanh bất thường
Ghi chú: chúng tôi nhấn mạnh chữ đột ngột để chỉ các triệu chứng xảy ra bất thường, không do các yếu tố bên ngoài.
3.2. Biểu hiện lâm sàng của chứng tai biến
Biểu hiện lâm sàng do tắc mạch hoặc do vỡ mạch khó có thể phân biệt, để chẩn đoán nguyên nhân phải dựa vào các yếu tố tiền căn, bệnh có sẵn và xét nghiệm cận lâm sàng (MRI, CT scan: là phương pháp dùng các đầu phát tia X chạy xung quanh cơ thể bệnh nhân kết hợp với một máy tính sẽ thu được hình ảnh các lớp cắt cơ thể khi xử lý qua máy tính).
Trong trường hợp điển hình, các triệu chứng xuất hiện đột ngột, tiến triển chỉ trong vài giờ (hoặc vài ngày). Trên lý thuyết, các triệu chứng thần kinh khu trú tương ứng với khu vực tưới máu của động mạch bị tổn thương, tuy nhiên do các động mạch thông nối với nhau nên có sự cấp máu bù bởi các động mạch còn nguyên, làm nhòe các triệu chứng.
Tổn thương trong bán cầu đại não (50 % các trường hợp) có thể gây ra: liệt đối bên, khởi đâu là liệt mềm, dần dần diễn tiến đến liệt cứng; giảm cảm giác đối bên; giảm thị lực cùng bên; nói khó.
Tổn thương thân não (25 %): triệu chứng đa dạng, có thế gây liệt tứ chi, rối loạn thị giác, hội chứng khóa trong (tỉnh, hiểu nhưng do liệt, không làm gì được).
Tổn thương khiếm khuyết (25 %): nhiều điểm nhồi máu nhỏ quanh hạch nên, bao trong, đồi thị và cầu não. Người bệnh vẫn ý thức, các triệu chứng có thể chỉ liên quan tới vận động hoặc cảm giác hoặc cả hai, có khi có triệu chứng thất điều.
4. Các xét nghiệm hóa sinh cần làm khi đột quỵ
Vì đột quỵ não chủ yếu là do vữa xơ mạch (gây tắc mạch não) hay cao huyết áp (gây vỡ mạch não) nên các xét nghiệm hóa sinh có liên quan đến vữa xơ mạch và tăng huyết áp.
+ Cholesterol: thăm dò rối loạn chuyển hóa lipid và lipoprotein thì cần thiết phải định lượng cholesterol toàn phần ở huyết tương. Nồng độ ở người bình thường 140-200mg/100mL. Tăng cholesterol huyết là yếu tố nguy cơ gây xơ vữa động mạch.
+ Triglycerid: sự thay đổi nồng độ triglycerid huyết phản ánh sự thay đổi lipoprotein. Sự tăng cholesterol toàn phần và triglycerid huyết tương biểu hiện của xơ vữa động mạch.
+ LDL - Cholesterol: nó cũng được coi như một tác nhân gây vữa xơ động mạch. Bình thường nồng độ LDL - Cholesterol 57-I30mg/1l00mL. Việc làm giảm LDL - Cholesterol là giai đoạn quan trọng trong việc điều trị bệnh mạch vành tim. Nếu làm giảm được LDL - Cholesterol xuống dưới 100mg/100mL sẽ có hiệu quả ổn định đôi khi làm giảm mảng xơ vữa.
+ HDL - Cholesterol: việc định lượng HDL - Cholesterol cùng với LDL - Cholesterol quan trọng trong chẩn đoán lipoprotein, bệnh vữa xơ động mạch. Bình thường nồng độ HDL- Cholesterol 29-75mg/100mL. Nếu giảm nồng độ này thì thể hiện rối loạn bệnh lý.
+ Các apolipoprotein: có nhiều apoprotein được gắn vào lipoprotein nhưng chỉ dùng ứng dụng trong chẩn đoán tim mạch là apo A-I và apo B. Hai apoprotein này được coi như những chỉ điểm đối với bệnh mạch vành. Apo A - I là protein chủ yếu của HDL. Apo B là protein chủ yếu kết hợp với LDL và VLDL. Apo A + cholesterol gắn với HDL là yếu tố bảo vệ chống xơ vữa động mạch. Apo B + cholesterol gắn với LDL +VLDL là yếu tố gây vữa xơ động mạch. Tỷ số bình thường Apo A/Apo B là 1,5
5. Diễn tiến bệnh tai biến đột quỵ
Khoảng 20% tử vong trong vòng 1 tháng, 5 - 10% trong vòng 1 năm. Khoảng 10 % hồi phục không di chứng, 25- 30% tự đi lại phục vụ bản thân được, 20-25% đi lại khó khăn, cần sự hỗ trợ của người khác trong sinh hoạt, 15-25% phải phục vụ hoàn toàn của người khác. Tiên lượng xấu nếu có các triệu chứng: giảm ý thức, tăng tiết đờm dãi, sốt cao ngay từ ngày đầu.
6. Chẩn đoán phân biệt
U não, chảy máu dưới màng cứng, liệt Todd (hội chứng thân kinh khu trú sau động kinh, hồi phục trong vòng 24 giờ). Ngộ độc do dùng thuốc quá liều, nhất là khi có triệu chứng mất tri giác.
7. Biến chứng, di chứng
Viêm phôi, trầm cảm, co cứng, táo bón, loét do nằm lâu, liệt nửa người.
8. Xử trí khi có người nhà nghi ngờ bị tai biến
Cần phải đưa người bệnh vào viện để được chẩn đoán và điều trị thích hợp. Đối với người bị tai biến, thời gian là vàng, mạch máu đông hoặc vỡ phải được xử lý thật nhanh để đề phòng các biến chứng như liệt toàn thân, bại não, v.v. Khi người có các triệu chứng sau cần phải chú ý và đưa đến bệnh viện ngay lập tức:
8.1. Những việc có thể làm trước khi xe cấp cứu tới
Quan sát và hỏi bệnh nhân để biết bệnh nhân còn tỉnh táo (ý thức bình thường) hay lẫn lộn, lơ mơ hoặc hôn mê (rối loạn ý thức). Kèm theo dấu hiệu đại tiểu tiện không tự chủ chứng tỏ bệnh nhân đã mất ý thức.
- Nếu bệnh nhân còn tỉnh: cần để bệnh nhân nằm yên tĩnh và gọi cấp cứu đến để đưa bệnh nhân vào bệnh viện lớn có uy tín về cấp cứu tai biến mạch máu não.
- Nếu bệnh nhân hôn mê: cần xem bệnh nhân đang còn thở bình thường, thở nhanh, thở chậm, hay đã ngừng thở..., vì cấp cứu hô hấp là việc đầu tiên phải làm đề đảm bảo đủ oxy cho tim và cho não. Nếu toàn bộ não thiếu oxy quá 3 phút thì dù cho cấp cứu tim đập lại cũng không cứu được não, y học gọi là mất não, hoặc chết não.
- Kiểm tra nhịp tim và huyết áp ngay nếu có thể.
Đặc biệt lưu ý với người nhà hoặc người chứng kiến bệnh nhân đột quỵ não:
- Bệnh nhân đột quỵ não có thể bị một trong hai dạng: chảy máu não do vỡ mạch hoặc nhồi máu não do tắc mạch. Hai bệnh này đối nghịch nhau hoàn toàn về nguyên nhân, cơ chế và cách điều trị. Các bác sĩ chuyên khoa cũng không thể chỉ dựa vào biểu hiện bên ngoài để xác định chẩn đoán. Vì vậy, không được mạo hiểm tự điều trị cho bệnh nhân dù chỉ là các động tác như bấm huyệt nhân trung, châm cứu, đánh gió... Những tác động đó có thể làm trầm trọng hơn tình trạng bệnh của bệnh nhân mà chúng ta vô tình không biết.
- Thực hiện hô hấp nhân tạo (CPR), nếu cần phải dùng miệng thổi hơi vào miệng bệnh nhân (hô hấp miệng-miệng) nêu thấy bệnh nhân ngừng thở.
- KHÔNG ĐƯỢC cố di chuyển đầu, cổ bệnh nhân, trong trường hợp tai nạn, đầu hoặc cổ có thể bị gãy hoặc bị thương. Đề bệnh nhân trong tư thế thoải mái. Nới lỏng quần áo.
- KHÔNG ĐƯỢC cho bệnh nhân ăn hoặc uống. Tai biến khiến cho người bệnh không thể nuốt và sẽ gây nghẹn.
- KHÔNG ĐƯỢC dùng aspirin. Mặc dù aspirin có thể làm giảm cục máu đông trong trường hợp tai biến tắc động mạch nhưng cũng có thể gây chảy máu trong nếu là tai biến vỡ mạch máu. Nếu người bệnh đã uống aspirin trong ngày, cần phải báo với bác sĩ cấp cứu.
- Thở sâu. Thở chậm và sâu giúp bệnh nhân bình tĩnh và đưa máu lên não nhiều hơn. Để người bệnh nằm xuống và nói chuyện với người bệnh để họ bình tĩnh.
- Giữ đầu mát và thân ấm. Nếu có đá lạnh, có thể chấm nhẹ qua đầu người bệnh để giữ mát. Bọc đá trong khăn để không quá lạnh. Giữ mát đầu để giảm phản ứng phù nề khi tai biến và có thể giúp người bệnh đỡ cảm thấy đau đầu. Giữ thân ấm bằng áo khoác hoặc chăn sẽ giảm được nguy cơ co giật (sốc).
- Có thể liên hệ với một trung tâm y tế hoặc với bác sĩ thân kinh để được tư vấn sớm trước khi đưa bệnh nhân đến bệnh viện.
8.2. Phòng ngừa tai biến mạch máu não
Tai biến mạch máu não hoàn toàn có thể dự đoán trước, với các biện pháp can thiệp kịp thời sẽ tránh bị xảy ra đột quỵ. Mọi người trên 50 tuổi, và có yếu tố nguy cơ đột quỵ cần kiểm tra định kỳ chuyên khoa để biết trước nguy cơ gân xảy ra đột quỵ như sau:
- Làm điện tim, siêu âm tìm đề xác định xem có bị hẹp van hai lá, rung nhĩ, loạn nhịp tim, cục máu quẩn trong tim hay không.
- Siêu âm động mạch chủ, động mạch cảnh; siêu âm xuyên sọ đề tìm mảng vữa xơ động mạch, phình động mạch, hẹp động mạch.
- Chụp cộng hưởng từ mạch máu não (MRA), chụp CT scanner đa lớp cắt dựng mạch máu não hoặc chụp mạch số hóa xóa nền (DSA) để xác định xem có hẹp mạch máu. phình mạch, dị dạng mạch máu não hay không.
- Phòng ngừa cấp 1: kiểm soát các yếu tố nguy cơ; điều trị huyết áp, kiểm soát đường huyết, lipid máu; bỏ thuốc lá; dùng thuốc kháng đông trọn đời ở những người bị thấp tim hoặc mang van tim nhân tạo ở bên tim trái. Cân nhắc khả năng dùng thuốc kháng đông ở người bị rung nhĩ mạn tính. Tiến hành đặt stent động mạch cảnh khi hẹp trên 75%, hoặc mô bóc nội mạc động mạch cảnh, nút coils phình mạch, nút ồ dị dạng động tĩnh mạch (AVM) đề tránh nguy cơ nhồi máu não hoặc chảy máu não.
- Phòng ngừa cấp 2: tiếp tục kiểm soát các yếu tố nguy cơ. Nếu là tắc mạch máu hoặc rung nhĩ mạn tính, có thể dùng aspirin hoặc warfarin. Tiến hành can thiệp mạch thần kinh khi có hẹp động trên 50%, hoặc phình động mạch não.
- Công nghệ dự báo chuỗi thời gian bằng mạng nơ-ron nhân tạo còn cho phép dự báo huyết áp của bệnh nhân trong một số ngày tiếp theo căn cứ và số liệu huyết áp của bệnh nhân đó trong quá khứ.