Đau lưng ở vùng cột sống ngực và thoát vị đĩa đệm thắt lưng
I. Đau lưng ở vùng cột sống ngực
Tại đây có một số chứng bệnh thường gặp sau:
1.1. Đau dây thần kinh liên sườn
- Nguyên phát: đau liên tục một bên lưng dần dần lan theo hướng chéo xuống dưới và ra trước tuỳ theo khu trú ở đoạn cột sống lưng trên hay dưới. Điểm đau rất rõ khi ấn vào những điểm lộ ra của những sợi thần kinh liên sườn, cạnh cột sống, đường giữa nách.
- Thứ phát: đau do bệnh lý đĩa đệm cột sống ngực, lao cột sống (Pott) do tổn thương phổi - màng phổi, hay đau quặn gan, cần được chẩn đoán phân biệt.
Nhiều trường hợp đau do đĩa đệm của một đoạn cột sống, phần lớn là ở đoạn trên cột sống ngực thì bệnh nhân có cảm giác đau ở phía trong sâu mơ hồ, không có điểm đau rõ rệt khi ấn trên đa. Khu vực đau thường gặp nhất là vùng liên bả vai, cạnh cột sống.
Tỷ lệ bệnh lý đĩa đệm đoạn cột sống ngực chỉ chiếm 1,96% của các chứng bệnh đĩa đệm toàn bộ cột sống.
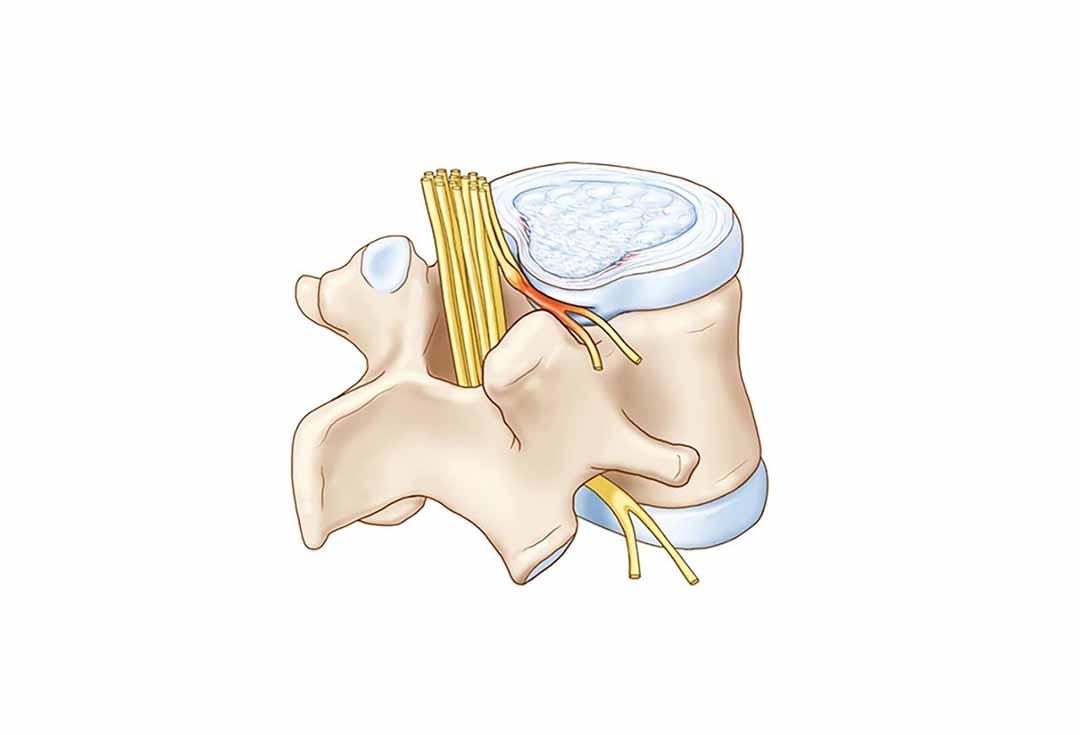
1.2. Thoát vị đĩa đệm (TVĐĐ)
Bằng các kỹ thuật chẩn đoán hình ảnh (CT - Sean, MRI...) Wolfgang Rauschning đã tổng hợp các loại thoát vị đĩa đệm ở các đoạn cột sống như sau:
- TVĐĐ cột sống thắt lưng:
+ Khoảng 90% trường hợp khu trú ở L4 - L5 hoặc L5 - S1, trong đó có: 33% TVĐĐ vào trong ống sống, 3% trong lỗ liên đốt sống, 4% ngoài lỗ liên đốt (TVĐĐ sang bên...).
- TVĐĐ cột sống cổ:
+ 60 - 75% TVĐĐ ở C6 - C7
+ 920 - 30% ở C5 - C6.
- TVĐĐ cột sống ngực (lưng): chỉ gặp dưới 1% trường hợp, trong đó có khoảng 15% TVĐĐ không triệu chứng mà chỉ phát hiện bằng chụp cộng hưởng từ (MRI) (theo chuyên khảo Diagnostic Neuroradiology của W.Rauschning, NXB. M.Mosby, 1994, trang 850 - 856). Tác giả Pháp F.Lesoin và B. Boucher đã thông báo có 6 TVĐĐ lưng kết hợp với bệnh Scheuermann.
1.3. Đau rễ dây thần kinh sau zona
Loại đau này mang các đặc điểm sau:
- Đau rát.
- Đau bỏng.
- Đau như kim châm.
- Đau đội lên khi chạm vào vùng da bị zona.
- Có khi dị cảm hoặc giảm cảm giác nông (xúc giác, nóng lạnh) khi zona đã có sẹo biểu bì.
II. Thoát vị đĩa đệm thắt lưng
Trong mấy chục năm gần đây, hàng loạt công trình nghiên cứu của nhiều tác giả trên thế giới về bệnh lý đĩa đệm, người ta nhận định gần như thống nhất là: thoát vị đĩa đệm thắt lưng đã đóng vai trò quan trọng hàng đầu trong bệnh căn của hội chứng thắt lưng - cùng. Có thể nói xung đột đĩa - rễ (đĩa đệm - rễ thần kinh) là cơ chế phổ biến nhất của hội chứng đau thắt lưng - hông và đau dây thần kinh hông to. Đã xuất hiện nhiều phương pháp mới, hiện đại trong chẩn đoán, điều trị và dự phòng thoát vị đĩa đệm.
A. Bệnh căn và Bệnh sinh
1. Giới, tuổi, vị trí đĩa đệm thoát vị
1.1. Giới
Thoát vị đĩa đệm thắt lưng xảy ra ở nam giới nhiều gấp đôi nữ giới.
1.2. Tuổi
Thoát vị đĩa đệm (TVĐĐ) thường hay xảy ra ở lứa tuổi từ 20 - 50. Cũng có thể TVĐĐ thắt lưng xuất hiện ở trẻ em dưới 10 tuổi, nhưng hiếm gặp.
Từ 12 - 18 tuổi cũng chỉ chiếm tỷ lệ nhỏ (vài phần nghìn). Từ 50 - 60 tuổi TVĐĐ lại chiếm tỷ lệ thấp (vài phần trăm) và trên 60 tuổi lại càng hiếm gặp. Ở tuổi trên 18 trở đi quá trình thoái hoá sinh học ở đĩa đệm thắt lưng ngày càng tăng dần do đĩa đệm cột sống phải gánh chịu tác động trọng tải ngày càng lớn.
Tuổi đời dễ bị TVĐĐ chính là thời kỳ hoạt động mạnh nhất của con người mà cột sống thường xuyên phải chịu tác động của tải trọng cơ học, các chấn thương và vi chấn thương trong cuộc sống và nghề nghiệp.
1.3. Vị trí đĩa đệm thoát vị
Phần lớn là các TVĐĐ thắt lưng thường hay xảy ra ở hai đĩa đệm cuối (L4 - Lỗ và Lỗ - S1), nhất là đĩa đệm L4 - L5. Do điều kiện sinh - cơ học, những vị trí này có yếu tố thuận lợi phát sinh TVĐĐ. Do tư thế đứng thẳng của con người, hai đĩa đệm thắt lưng cuối nằm ở vùng bản lề hoạt động chủ yếu của cột sống, thường xuyên phải chịu áp lực trọng tải cao nhất kể cả sự nén ép cân đối cũng như không cân đối trong cả điều kiện tĩnh và động. Trong một số tư thế vận động không cân đối mang thêm tải (xách xô, thùng, chậu...), áp lực tải trọng ở các đĩa đệm này có thể đạt những con số cực kỳ lớn (trên 1000kg lực). Do đó càng đẩy nhanh quá trình thoát vị đĩa đệm. Chính đây là cơ sở cơ bản cho sự phát sinh TVĐĐ ở hai đĩa đệm này.
2. Nghề nghiệp, chấn thương và tải trọng
Không phải tất cả TVĐĐ đều xảy ra sau một chấn thương. Chỉ có từ 30 - 50% các trường hợp TVĐĐ có yếu tố chấn thương và chỉ có 1/3 số bệnh nhân TVĐĐ thắt lưng làm nghề lao động chân tay nặng.
Thực nghiệm gây chấn thương cột sống thắt lưng (CSTL) bằng cách ép dọc trục và bẻ gập CSTL sang các phía, người ta thấy tổn thương đốt sống xảy ra trước, trong khi các đĩa đệm còn nguyên vẹn. Trong thực tế lâm sàng có nhiều trường hợp chấn thương nặng cột sống mà không có TVĐĐ. Ngược lại có tới hơn nửa số bệnh nhân TVĐĐ hình thành từ từ, không có yếu tố chấn thương CSTL.. Những trường hợp này là do điều kiện nghề nghiệp, buộc cột sống phải vận động quá giới hạn sinh lý, làm việc trong tư thế gò bó, rung xóc (lái xe cơ giới, lái xe tăng...) làm việc trong tư thế quá ưỡn, quá gù, lệch vẹo cột sống (công nhân khuân vác, thợ may, thợ quét vôi...). Những yếu tố bất lợi do nghề nghiệp trên đây đã thực sự trở thành vi chấn thương đối với đĩa đệm CSTL. Chính những vi chấn thương và những tác động trọng tải quá mức không cân đối thúc đẩy nhanh quá trình thoái hoá đĩa đệm.
3. Thoái hoá đĩa đệm
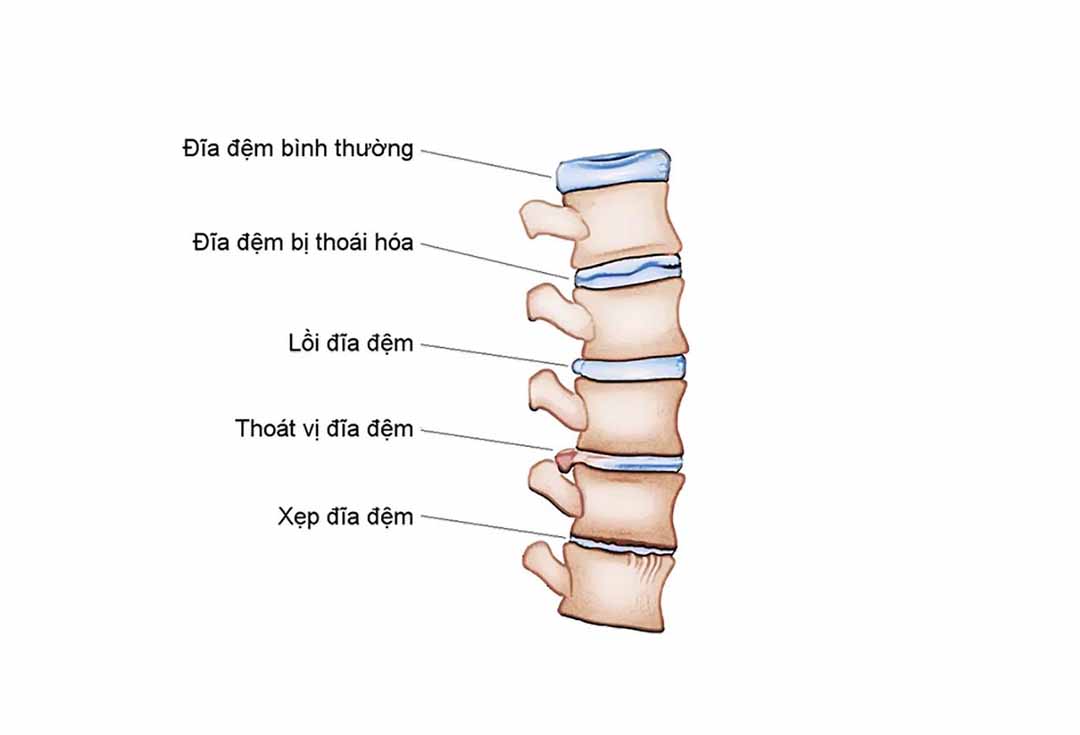
Trong quá trình phát triển cá thể, thoái hoá sinh lý ở các đĩa đệm thắt lưng diễn ra rất sớm. Tới những năm đầu của tuổi ngoài 30 đã xuất hiện những biến đổi thoái hoá về cấu trúc và hình thái của đĩa đệm. Quá trình thoái hoá đĩa đệm này tăng dần theo tuổi, diễn biến từ từ suốt cả đời và có những giai đoạn không biểu hiện lâm sàng.
Do nhiều yếu tố bên trong và bên ngoài tác động, thoái hoá có thể tiến triển nhanh hơn, trở thành những yếu tố bệnh lý. Nhiều tác giả cho rằng TVĐĐ là một "đột biến”, một giai đoạn của quá trình thoái hoá bệnh lý đĩa đệm.
Đĩa đệm còn nguyên vẹn có thể chịu đựng những chấn thương mạnh và trọng tải lớn. Chỉ khi đĩa đệm đã thoái hoá tới một giai đoạn nhất định TVĐĐ mới có những điều kiện sinh - cơ học để xuất hiện. Khi đó chỉ cần một lực chấn thương nhẹ hoặc một tác động của trọng tải nhẹ không cân đối cũng có thể gây TVĐĐ.
4. Những yếu tố cơ bản gây thoát vị đĩa đệm
Những điều kiện làm chuyển dịch tổ chức đia đệm gây nên lồi hoặc TVĐĐ là:
- Áp lực trọng tải quá cao.
- Áp lực căng phồng của tổ chức đĩa đệm cao.
- Sự lỏng lẻo từng phần với sự tan rã của tổ chức đĩa đệm.
- Lực đẩy và lực xén cắt do các vận động cột sống đĩa đệm quá mức (xoắn vặn, dồn đẩy, nén ép). Ở lứa tuổi cao, mặc dù sức đề kháng của vòng sợi ngày càng kém đi do đã bị rách đứt, thoái hoá, nhưng ít có điều kiện xảy ra TVĐĐ. Đó là sự giảm sút lực căng phồng của nhân nhầy đã bị khô cằn thoái hoá nên khả năng dịch chuyển linh động của tổ chức đĩa đệm hầu như không còn nữa. Tóm lại về bệnh căn và bệnh sinh đĩa đệm có thể nói một cách khái quát rằng: thoái hoá đĩa đệm là nguyên nhân cơ bản bên trong, tác động cơ học là nguyên nhân khởi phát bên ngoài và sự phối hợp của hai yếu tố đó là nguồn gốc phát sinh TVĐĐ.
B. CHẨN ĐOÁN
Chẩn đoán TVĐĐ thắt lưng chủ yếu dựa vào lâm sàng.
1. Chẩn đoán định bệnh
Chẩn đoán định bệnh dựa vào triệu chứng và dấu hiệu cơ bản sau đây:
1.1. Có yếu tố khởi phát
Đau thắt lưng - hông đột ngột sau chấn thương, vì chấn thương hoặc vận động sai lệch của CSTL. Diễn biến chia làm 2 giai đoạn: đau thắt lưng cục bộ và đau dây thần kinh hông to.
1.2. Đau vùng thắt lưng hông có tính chất cơ học
Đau tăng lên khi ho, hắt hơi, rặn, vận động, đứng ngồi lâu, nằm nghỉ đỡ đau rõ rệt.
1.3. Vẹo cột sống thắt lưng và tư thế chống đau
Cột sống thắt lưng vẹo, bệnh nhân đi nghiêng người về một bên (có thể cùng bên hoặc đối bên với bên đau).
1.4. Các dấu hiệu đặc trưng
Các dấu hiệu: chuông bấm (+), Lasègue (+) các điểm Valleix (+).
1.5. Có các dấu hiệu tổn thương rễ thần kinh
Giảm hoặc mất cảm giác, giảm sức cơ và trương lực cơ, teo cơ, giảm hoặc mất phản xạ theo rễ thần kinh bị tổn thương.
Để đảm bảo chẩn đoán được chính xác có thể cho làm thêm các xét nghiệm cần thiết đã nêu trong chương III, đặc biệt là các phương pháp chụp cần quang.
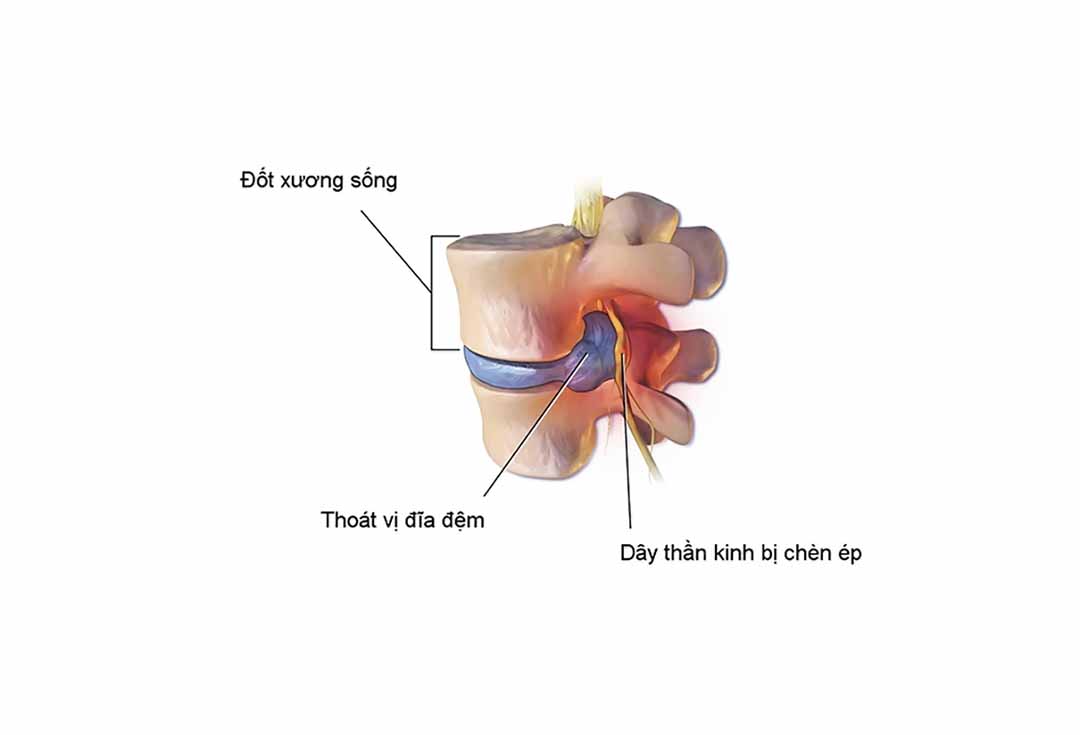
2. Chẩn đoán định khu thoát vị đĩa đệm

Chẩn đoán định khu TVĐĐ có ý nghĩa quan trọng trong kế hoạch điều trị, nhất là xử trí ngoại khoa hoặc phương pháp hoá tiêu nhân. Chẩn đoán xác định hướng TVĐĐ một cách chung chung thường là dễ, chỉ cần khám lâm sàng cũng có thể xác định được trên 90% trường hợp. Chẩn đoán chính xác định khu TVĐĐ thì không phải là quá đơn giản như vậy.
2.1. Chẩn đoán định khu thoát vị đĩa đệm ra sau
Đây là thể hay gặp nhất và có bảng lâm sàng đa dạng nhất. Về lâm sàng, chẩn đoán định khu TVĐĐ dựa vào các rễ thần kinh bị tổn thương theo tương quan giải phẫu của đĩa đệm với các rễ thắt lưng - cùng.
a. Trường hợp đau một rễ
Thường gặp và dễ chẩn đoán định khu TVĐĐ. Theo quy luật, các rễ bị tổn thương là do đĩa đệm ngay ở tầng phía trên nó chèn ép. Ví dụ: dấu hiệu rễ L2 là do TVĐĐ L1 - L2 chèn ép. Rễ S1 thường do TVĐĐ L5 - S1 chèn ép. Riêng rễ Lõ liên quan với hai đĩa đệm L4 - L5 và L5 - S1 nên có thể bị chèn ép do thoát vị ở một trong hai đĩa đệm này.
Những trường hợp chèn ép rễ ở lỗ tiếp hợp thì thoát vị đĩa đệm sẽ chèn ép những rễ cùng tầng với nó. Thí dụ: TVĐĐ L4 - L5 chèn ép rễ L4, TVĐĐ L5 - S1 sẽ chèn ép rễ L5. Nhưng TVĐĐ ở lỗ tiếp hợp thường ít gặp.
Trường hợp có sự di chuyển xa (lên trên hoặc xuống dưới) của mảnh đĩa đệm thoát vị hoặc có sự phân bố bất thường hay dị dạng của rễ thần kinh thì chẩn đoán định khu đơn thuần lâm sàng thường dễ bị nhầm lẫn nên phải dựa vào chụp cản quang và đôi khi chỉ có thể chẩn đoán được trong phẫu thuật. Tư thế chống đau cũng có ý nghĩa nhất định trong việc xác định vị trí của TVĐĐ ra sau. Tư thế chống đau cùng bên hay gặp trong TVĐĐ ở vị trí cạnh giữa. Tư thế chống đau đối bên hay gặp trong TVĐĐ ở vị trí bên (hình 5.1).
b. Trường hợp đau hai rễ
Đau hai rễ ít gặp hơn đau một rễ và chẩn đoán định khu khó hơn. Trường hợp đau hai rễ cùng tầng đĩa đệm ở hai bên thường gặp trong TVĐĐ ra sau ở hai bên hoặc TVĐĐ ra sau ở vị trí giữa. Triệu chứng đau rễ thường tăng, giảm không đều ở hai bên, lúc bên này đau nặng, khi khác bên kia lại nặng hơn. Do đó tư thế chống đau cũng hay thay đổi bên. Chẩn đoán định khu thoát vị loại này cũng tương tự như trong chẩn đoán đau một rễ.
- Trường hợp đau hai rễ kế cận cùng bên, thường là rễ L4 và rễ Lỗ hoặc rễ Lỗ và rễ S1. Khi đó chẩn đoán định khu cần phải được cân nhắc kỹ vì có mấy khả năng có thể xảy ra:
- TVĐĐ đồng thời ở cả hai tầng đĩa đệm, đặc biệt có trường hợp 2 tầng dưới là TVĐĐ ra sau đồng thời lại có TVĐĐ ra trước ở 2 tầng trên kế cận.
- TVĐĐ ở một tầng Lỗ - S1 nhưng lại chèn ép cả hai rễ L5 và S1.
- TVĐĐ ở một tầng đĩa đệm nhưng có phản ứng viêm ngoài màng cứng gây viêm luôn rễ thần kinh kế cận ở phía trên hoặc phía dưới.
Những trường hợp khó chẩn đoán bằng lâm sàng chỉ có thể xác định được bằng chụp bao rễ thần kinh hoặc chụp đĩa đệm thắt lưng và chính xác nhất là chụp cộng hưởng từ.
c. Trường hợp đau nhiều rễ
Đau nhiều rễ cũng ít gặp nhưng rất quan trọng vì thường là khởi đầu của bệnh cảnh hội chứng đuôi ngựa do khối thoát vị đĩa đệm lớn (thể giả u) chèn ép đuôi ngựa.
- Hội chứng đuôi ngựa trên: liệt ngoại vì toàn bộ ở hai chân, rối loạn cảm giác hai chân từ nếp bẹn trở xuống, rối loạn cơ thắt kiểu ngoại vi. Thể này ít gặp vì TVĐĐ ở đoạn cao (L1 - L2 và L9 - L3) ít có điều kiện xảy ra.
- Hội chứng đuôi ngựa dưới: do TVĐĐ Lõ - S1, có rối loạn cơ thắt kiểu ngoại vi, rối loạn cảm giác vùng đáy chậu, không có liệt hoặc chỉ liệt một số động tác của bàn chân (rễ L5, S1, S2).
- Hội chứng đuôi ngựa giữa: thường gặp do TVĐĐ L3 - L4 và L4 - L5. Liệt gấp cẳng chân, liệt các động tác của bàn chân và ngón chân, mất cảm giác toàn bộ ngón chân; mất cảm giác toàn bộ cẳng chân, bàn chân, mặt sau đùi và mông; rối loạn cơ thắt kiểu ngoại vi.
d. Thể TVĐĐ nhiều tầng
Trong 34 trường hợp TVĐĐ CSTL được chụp cộng hưởng từ, Cao Hữu Hân (2003 - 2005) đã xác định được:
- 4 TVĐĐ 2 tầng (L3 - L4 và L4 - L5) - 9TVĐĐ 2 tầng (L4 - Lỗ và Lỗ - S1)
- Đặc biệt có 7 TVĐĐ từ 3 tầng trở lên, số TVĐĐ còn lại đều là TVĐĐ 1 tầng, trong đó có:
+ 11TVĐĐở L4 - Lỗ
+ 2TVĐĐởL5 - S1
+ 1TVĐĐởL1-L2
Nói chung, đặc điểm lâm sàng của những trường hợp TVĐĐ nhiều tầng là viêm đa rễ thần kinh và có thể trở thành viêm đám rối thần kinh thắt lưng - cùng, có khi đau cả ở vùng hậu môn - sinh dục.
2.2. Các thể TVĐĐ thắt lưng khác
- TVĐĐ vào phần xốp đốt sống kiểu Schmorl: là thể TVĐĐ gần như vô triệu chứng, là biểu hiện điển hình của thoái hóa đĩa đệm. Thường được phát hiện muộn, bất ngờ trên phim X quang thường CSTL khi đã có phản ứng xơ hoá của tổ chức xung quanh ổ TVĐĐ. Nhiều TVĐĐ kiểu Schmorl liên tiếp ở các đĩa đệm thắt lưng có thể dẫn đến biến dạng cột sống ở những người có tuổi. Thoát vị kiểu này có thể phát hiện sớm ở những người trẻ có đau thắt lưng mạn tính tái phát. Có trường hợp mảnh đĩa đệm thoát vị xuyên qua xương xốp của thân đốt sống, có thể lọt vào ống sống và gây chèn ép rễ thần kinh gọi là thể TVĐĐ xuyên qua xương. Thể TVĐĐ này chỉ có thể chẩn đoán được bằng chụp đĩa đệm.
- Thoát vị đĩa đệm ra trước: cũng chỉ được chẩn đoán bằng chụp đĩa đệm và cộng hưởng từ. Các triệu chứng lâm sàng thường nghèo nàn, không có hội chứng rễ và bị che lấp bởi các dấu hiệu lâm sàng chung của hư đĩa đệm thắt lưng.
3. Chẩn đoán mức độ và giai đoạn của TVĐĐ
Hiện nay trên thế giới, tuỳ theo từng trường phái, từng tác giả, đã có nhiều cách đánh giá khác nhau của TVĐĐ. Ví dụ: TVĐĐ ra sau đã gây đứt hoặc chưa đứt dây chằng dọc sau (chẩn đoán bằng chụp đĩa đệm) hoặc các thời kỳ cấp tính và các thời kỳ mạn tính theo các diễn biến lâm sàng.
Theo chúng tôi, cách phân loại theo giai đoạn tiến triển bệnh lý đĩa đệm của Arseni và cộng sự (1974) là hợp lý và dễ áp dụng hơn cả. Trên cơ sở nghiên cứu sự tương quan giữa những hình ảnh X quang của hơn 90 đĩa đệm đã chụp, chúng tôi bổ sung những kết quả nghiên cứu cụ thể đó vào bảng phân loại Arseni theo giai đoạn tiến triển sau đây:
Giai đoạn I (giai đoạn đầu của thoái hoá đĩa đệm): biểu hiện sự biến dạng của nhân nhầy, bắt đầu xuất hiện một vài chỗ, đứt rách ở phía sau của vòng sợi và nhân nhầy ấn lõm vào chỗ khuyết này.
Giai đoạn TT (lỗi đĩa đệm): nhân nhầy lui về một phía của vòng sợi bị suy yếu. Có nhiều chỗ rạn, rách vòng sợi rõ rệt hơn, nhưng chưa xâm phạm hết chiều dày của vòng sợi. Bắt đầu giảm chiều cao khoang gian đốt sống. Do nhân nhây bị đè ép vào vòng sợi đã bị suy yếu nên đĩa đệm bị phình ra, nhất là phía sau. Hình ảnh chụp đĩa đệm ở giai đoạn này đã có những dấu hiệu tổn thương khá phong phú. Về lâm sàng có thể tương ứng với thời kỳ đau thắt lưng cục bộ, hãn hữu lôi đĩa đệm có thể gây kích thích rễ thần kinh.
Giai đoạn TII (thoát vị đĩa đệm): đứt rách hoàn toàn các lớp của vòng sợi, tổ chức nhân nhầy cùng với tổ chức khác của đĩa đệm thoát ra khỏi khoang gian đốt sống hình thành TVĐĐÐ. Giai đoạn này, chụp đĩa đệm cho thấy thoát vị nhân nhầy, đã hoặc chưa gây đứt dây chằng dọc sau. Các triệu chứng lâm sàng của hội chứng rễ thần kinh xuất hiện và có thể chia ra làm 3 mức độ:
- Kích thích rễ.
- Chèn ép rễ, còn một phần dẫn truyền thần kinh.
- Mất dẫn truyền thần kinh.
Giai đoạn IV (hư đĩa đệm khớp đốt sống - disearthrose): nhân nhầy bị biến dạng, xơ hoá. Vòng sợi bị phá vỡ, rạn rách nặng ở nhiều phía. Giảm rõ chiều cao khoang gian đốt sống dẫn đến hẹp ống sống thứ phát và hư đốt sống. Về lâm sàng, thường là đau thắt lưng mạn tính tái phát, có thể có hội chứng rễ nặng do chèn ép rễ trong lỗ ghép đã bị hẹp bởi các biến đổi thứ phát của cấu trúc xương.
Trong lâm sàng, bệnh lý đĩa đệm có thể không tiến triển tuần tự qua từng giai đoạn đã nêu trên mà có thể có những bước tiến triển đột biến do những yếu tố bên trong và bên ngoài gây ra, nhất là yếu tố chấn thương và tải trọng không cân đối quá mức. Có thể gặp thoát vị đĩa đệm nặng gây khoá cứng đốt sống nên không có TVĐĐ.
Cách phân loại nói trên cũng rất phù hợp với quan niệm về bệnh căn và bệnh sinh của TVĐĐ như đã nêu ở trên.
4. Chẩn đoán phân biệt TVĐĐ
Đa số các TVĐĐ CSTL được chẩn đoán đúng ở mức độ tổng quát chung bằng lâm sàng. Nếu kết hợp với X quang thường thì có thể chẩn đoán được đúng mức TVĐĐ. Đau thắt lưng - hông còn do nhiều nguyên nhân phức tạp khác nên chẩn đoán phân biệt cần đặt ra theo những hướng sau đây:
- Trước hết cần loại trừ ngay những nguyên nhân gây đau thắt lưng - hông ngoài cột sống.
- Cần xác định hoặc loại trừ những nguyên nhân đau thắt lưng do cột sống và những bệnh lý đĩa đệm khác không TVĐĐ như: các quá trình viêm vô khuẩn (viêm cột sống dính khớp), viêm do vi khuẩn, lao cột sống, các u tiên phát hoặc di căn vào cột sống, các bệnh chuyển hoá có tổn thương đốt sống, các rối loạn cấu trúc ở tuổi trẻ, các nguyên nhân chèn ép rễ do cấu trúc xương gặp trong trượt đốt sống, hẹp ống sống bẩm sinh, hư đĩa đệm - khớp đốt sống.
- Chú ý những bệnh lý khác gây nên tổn thương rễ và dây thần kinh hông to như: u rễ thần kinh hoặc u khác trong ống sống chèn ép rễ. Viêm màng nhện tủy vùng đuôi ngựa, viêm ngoài màng cứng nhiễm khuẩn hoặc phản ứng viêm ngoài màng cứng vô khuẩn. Tổn thương dây thần kinh hông to và đám rối thắt lưng - cùng ở ngoài ống sống do nhiễm khuẩn, nhiễm độc hoặc u chèn ép.